Peritonealdialysis-lọc màng bụng
Peritonealdialysis
Lọc màng bụng (LMB) là truyền 1 - 3 lít dịch lọc chứa glucose vào trong khoang màng bụng rồi lại rút ra sau 2 - 4 giờ. Cũng như thận nhân tạo (TNT), các chất độc được lấy đi qua màng bụng bởi siêu lọc và khuyếch tán do độ chênh nồng độ. Tốc độ lọc giảm dần theo thời gian giữ dịch lọc trong ổ bụng và ngừng hẳn khi có cân bằng các thành phần giữa huyết tương và dịch lọc. Các chất tan, nước hấp thụ từ khoang màng bụng qua phúc mạc vào tuần hoàn mao mạch màng bụng. Tốc độ hấp thu này thay đổi theo từng người bệnh và có thể thay đổi do nhiễm khuẩn màng bụng, do dùng thuốc (β block, thuốc chẹn dòng canxi) và những yếu tố vật l (như tư thế, lao động).
Lọc máu ngoài cơ thể
1. Đại cương.
- Lọc máu ngoài thận là quá trình lấy đi khỏi cơ thể những sản phẩm cặn bã và nước dư thừa.
- Năm 1861, các nhà hóa học đã áp dụng kỹ thuật thẩm phân để tách chiết các chất tan từ dung dịch chứa nó. Nhưng phải đợi gần một thế kỷ sau, phương pháp lọc máu bằng thận nhân tạo mới được áp dụng trên lâm sàng.
- Do sự phát triển của rất nhiều phương tiện lọc máu, cuộc sống của hàng trăm ngàn người suy thận giai đoạn cuối (STGĐC) đã được cải thiện. Nhiều bệnh nhân suy thận mạn
đã sống trên 20 năm nhờ thận nhân tạo. Chỉ riêng nước Mỹ, có khoảng 300.000 người STGĐC (242 người/1 triệu dân/năm); tỉ lệ bệnh tăng hàng năm là 8%.
- Điều trị bằng chạy thận nhân tạo tiêu tốn khoảng 13,5 tỉ USD năm 1997 (ở Mỹ), giá mỗi lần lọc máu ngày một giảm do dùng lại bộ lọc, chất lượng cuộc sống người bệnh tốt hơn do liều lọc máu, dinh dưỡng, điều trị thiếu máu, tăng huyết áp có tiến bộ. Tỉ lệ bệnh chết hàng năm do STGĐC vào khoảng 18%. Nguyên nhân chết chủ yếu do bệnh tim mạch (50%), nhiễm trùng 15%.

Điều trị phẫu thuật- bệnh tim (GS Tôn Thất Bách)
Nếu như năm1896,Rehn lần đầu tiên thành công trong xử trí vết thương tim thì cho đến năm 1923,Cutler mới thực hiện được mổ tách van 2 lá năm 1938,Gross mới thực hiện được thành công trong phẫu thuật bệnh tim bẩm sinh là còn ống động mạch. Sau đại chiến thế giới lần thứ hai,nhờ những tiến bộ của kháng sinh, gây mê hồi sức và truyền máu, cũng như các phương tiện chẩn đoán, phẫu thuật tim mới thực sự được hình thành và phát triển, tiêu biểu như các phẫu thuật Blalock (1945),pott (1946), Brock (1945). Sự ra đời tuần hoàn ngoài cơ thể (máy tim-phổi nhân tạo của Gibbon, 1953) là một bước ngoặt quan trọng và là nền tảng của phẫu thuật tim hiện đại . những tiến bộ của kỹ thuật công nghiệp và khoa học cơ bản của cuối thế kỹ 20 đã nâng thêm phẫu thuật tim lên một trình độ cao: ghép tim (Barnard,1907), thay tim nhân tạo (Cooley,1969 và Devries,1982), ghép cả khối tim phổi là những kỹ thuật có nhiều triễn vọng hoàn thiện và phát triển trong thế kỹ 21.
máy tạo nhịp tim
MÁY TẠO NHỊP
|
buồng tim nhận kích thích |
buồng tim nhận cảm |
cách đáp ứng với xung được nhận cảm. |
kiểu điều khiển chương trình máy tính. |
A= nhĩ V= thất I= ức chế D= cả hai R= máy có chương trình tần số thích nghi.
|
VVI |
Kích thích tâm thất theo nhu cầu bằng một dây điện cực duy nhất đặt vào thất phải. Xung từ nhịp của tự tâm thất nhận cảm qua máy sẽ ức chế sự phóng xung kích thích của máy. Dùng cho bệnh nhân có bệnh lý cuồng nhĩ mạn và có nhịp chậm có triệu chứng. |
|
DDI |
Đặt hai dây điện cực vào tâm nhĩ và tâm thất phải để nhận cảm và kích thích cả hai buồng tim. Nhận cảm nhịp ở nhĩ sẽ ức chế sự phóng xung kích thích tâm nhĩ. Nhận cản nhịp ở thất sẽ ức chế sự phóng xung kích thích ở tâm thất. Dùng cho bệnh nhân cần tạo nhịp cho tâm nhĩ và cho tâm thất nhưng bệnh nhân đó lại hay có các cơn rối loạn nhịp nhanh của tâm nhĩ. |
|
DDD |
Nhận cảm và kích thích ở cả tâm nhĩ và tâm thất. Nhịp của tâm nhĩ được cảm nhận sẽ ức chế xung kích thích của tâm nhĩ và khởi kích xung kích tâm thất. Nhịp của tâm thất được cảm nhận sẽ sẽ ức chế xung kích thích của tâm thất. Dùng cho bệnh nhân cần tạo nhịp cho cả tâm thất và tâm nhĩ và cho những bệnh nhân cần phải duy trì sự đồng bộ nhĩ - thất. |
|
Cục nam châm |
Các nam châm đặt lên trên máy tạo nhịp vĩnh viễn sẽ làm cho máy này trở thành kiểu hoạt động DOO/VOO và lúc này máy tạo nhịp vĩnh viễn sẽ phóng xung kích thích tâm thất với tần số nam châm để kiểm tra khả năng bắt được (capture) của máy tạo nhịp khi sự phóng xung bị ức chế do nhịp nội chế do nhịp nội tại của bệnh nhân. Cục nam châm được sử dung khiu tình trạng huyết động của bệnh nhân không ổn định do nhịp chậm hay gây ra bởi sự ức chế máy tạo nhịp vĩnh viễn một cách không thích hợp hoặc nhịp nhanh do máy tạo nhịp gây ra. |
|
Rối loạn |
Chỉ định |
|
Blốc nhĩ thất |
Block nhĩ thất độ 3 hoặc độ 2 có triệu chứng Block nhĩ thất độ 3 hoặc độ 2 týp II không có triệu chứng. Nhịp tim 3 giây khi thức. |
|
Rối loạn chức năng nút xoang |
Nhịp chậm xoang hoặc ngưng xoang có triệu chứng. Nhịp chậm xoang hoặc ngưng xoang ở những bệnh nhân có triệu chứng nhưng chưa có bằng chứng rõ về sự phối hợp giữa rối loạn nhịp và triệu chứng. |
|
Nhồi máu cơ tim cấp |
xem phần nhồi máu cơ tim cấp. |
|
Ngất |
Ngất do xoang cảnh tăng nhạy cảm tăng nhạy cảm đã được chứng minh với khoảng vô tâm thu > 3 giây. Ngất do thần kinh tim (neurocardiogenic syncope) có biểu hiện đáp ứng ức chế tim. |
|
Bệnh cơ tim |
Bệnh cơ tim phì đại có tắc nghẽn lối ra đáng để gây ra triệu chứng. |
(Adapted from N Engl Med 334:89, 1996 and Circulation 97: 1325, 1998)
|
Không kích thích được |
Nhịp tim chậm |
Hết pin, sút hoặc gãy đều điện cực, tăng ngưỡng kích thích do kháng trở của mô tại chỗ, hoặc nhận cảm được điện thế của cơ ® ức chế không thích hợp. Đặt tại điện cực (dưới Xquang). |
|
Không nhận cảm được |
Kích thích không thích hợp |
sút điện cực hoặc đặt ngưỡng nhận cảm cao quá. Kiểm tra đều điện cực (Xquang ngực) và điều chỉnh lại máy tạo nhịp. |
|
Nhịp nhanh do máy tạo nhịp |
Nhịp tim nhanh |
Xảy ra ở máy DDD. Khử cực tâm thất ® dẫn truyền ngược lên hoạt hoá tâm nhĩ ® được nhận cảm bởi điện cực ở tâm nhĩ ® khởi kích xung kích thích tâm thất ® dẫn truyền ngược lên hoạt hoá tâm nhĩ v.v…Chấm dứt rối loạn trên bằng nghiệm pháp chế vị hoặc dùng cục nam châm. Thường phải điều chỉnh lại chế độ hoạt động của máy tạo nhịp. |
|
Hội chứng máy tạo nhịp |
Ngất / tiền ngất, khó thở theo tư thế, suy tim xung huyết. |
xảy ra ở máy có chế độ hoạt động VVI. Do mất đồng bộ nhĩ – thất ® giảm cung lượng tim và tăng áp suất tâm nhĩ. Điều trị bằng cách thay đổi chế độ DDD. |

Lý liệu pháp sau mổ phổi
Dẫn lưu tư thế, vỗ, rung là phương pháp điều trị nhằm giải phóng đờm dịch ra khỏi phổi nhờ chủ động tác động một lực cơ học và các kỹ thuật trị liệu hô hấp.
Chỉ định điều trị dẫn lưu tư thế bao gồm các tình trạng bệnh lý của nhóm bệnh nung mủ phổi phế quản như: Áp-xe phổi, viêm phế quản mạn, bệnh phổi tắc nghẽn mạn tính (COPD), giãn phế quản, lao phổi kèm tình trạng viêm nhiễm, sau phẫu thuật phổi.
Đặc điểm chung của nhóm bệnh là có tình trạng rối loạn thông khí hỗn hợp, đó là sự tắc nghẽn đường thở do phù nề làm tăng các dịch tiết, do thay đổi cấu trúc của đường dẫn khí bởi viêm và co thắt cùng với sự rối loạn các đặc tính cơ học của đường dẫn khí. Mặt khác, những yếu tố viêm nhiễm mạn tính còn làm hạn chế lưu thông lưu lượng khí bởi giảm tính đàn hồi và giảm áp lực dẫn khí. Đây chính là nguyên nhân làm người bệnh phải thở nhanh hơn, làm cho các dịch tiết quánh lại và càng bám chặt hơn vào thành phế quản và càng làm cản trở sự thông khí.
Vấn đề đặt ra là làm thế nào để tống đẩy được đờm, các dịch tiết ra khỏi đường khí phế quản, giảm bớt sự khó thở và tăng thông khí, cắt vòng bệnh lí luẩn quẩn. Đó chính là dẫn lưu tư thế, vỗ, rung - phương pháp điều trị chủ động, tích cực mang lại hiệu quả cao và có tầm quan trọng không kém việc điều trị bằng thuốc.
Chỉ định điều trị dẫn lưu tư thế, vỗ, rung là một chỉ định bao gồm rất nhiều kỹ thuật vận động trị liệu hô hấp. Tuần tự các bước được tiến hành như sau:
1. Làm ẩm niêm mạc hô hấp và làm mềm các chất dịch ứ đọng: Dùng máy khí dung bằng các thuốc chống viêm, hoặc có thể dùng nước muối sinh lý 9 o/00, đồng thời nhắc người bệnh uống thêm nhiều nước, tốt nhất là nước chanh hoặc nước cam.
2. "Ho hữu hiệu": Là kỹ thuật đầu tiên người bệnh phải nắm thành thạo, cần hướng dẫn thật tỉ mỉ, nếu không thì hiệu quả rất thấp. Đầu tiên là phải hít vào thật sâu để có áp lực kéo đẩy các chất dịch ứ đọng trong các tiểu phế quản nhất là ở các lớp thấp. Sau đó, bằng động tác ho khạc sâu, kéo dài đẩy các chất đã bong tống ra ngoài.
3. Dẫn lưu tư thế, vỗ, rung:
Dẫn lưu tư thế: Tư thế dẫn lưu là tư thế thích hợp mà người điều trị đặt ra cho người bệnh, tư thế này giúp người bệnh có thể ho, khạc tống đẩy đờm, dịch thuận tiện nhất. Trên cơ sở đó tác động lực cơ học vỗ, rung vào phần ngực tương ứng phần phổi tổn thương giúp đờm, dịch ứ đọng tại nơi tổn thương bong ra và giải phóng vào đường phế quản, rồi bằng động tác ho hữu hiệu tống đẩy ra ngoài cơ thể.
Do vậy người thầy thuốc cần nắm vững giải phẫu đường khí phế quản, nắm vững đặc điểm tổn thương của từng người bệnh nhất là trên phim Xquang để áp dụng hiệu quả tư thế dẫn lưu. Nguyên tắc: Phần phổi tổn thương được giải phóng nằm phía trên, phần cao hơn so với đường khí phế quản.
Ví dụ: Tổn thương nằm ở thùy dưới phổi trái, tư thế dẫn lưu sẽ là phổi trái nằm ở phía trên còn phổi phải sát với mặt giường, đầu thấp 450, quy ước gọi tư thế này tư thế nghiêng trái, đầu thấp.
Vỗ: Kỹ thuật viên (KTV) đứng bên cạnh người bệnh, dùng tay phải chụm lại tạo nên một đệm không khí giữa tay và thành ngực. Khi vỗ, tay phải thật mềm mại, nhẹ nhàng tạo một lực cơ học vừa phải để làm bong đờm dịch. Sau một đợt vỗ hướng dẫn người bệnh ho hữu hiệu để tống đẩy đờm dịch vừa được bong ra ngoài. Tùy mức độ và thể trạng của người bệnh để tác động lực thích hợp.
Rung: Kỹ thuật rung làm sau vỗ hoặc xen kẽ và chỉ làm vào thời kỳ khi người bệnh thở ra. Hai tay KTV đặt chồng lên nhau trên thành ngực tương ứng với tổn thương ở phổi, cẳng tay và khuỷu tay của KTV luôn luôn thẳng. Hướng dẫn người bệnh hít vào một hơi và khi người bệnh thở ra thì ấn đẩy, rung vào thành ngực tạo rung cơ học ấn đẩy đờm dịch vừa được bong di chuyển về phía phế quản lớn và từ đó bằng ho hữu hiệu sẽ đẩy hắt ra ngoài.
Nhún sườn: Với người bệnh còn trẻ, khỏe thì ngoài vỗ và rung còn có thể thực hiện thêm kỹ thuật nhún sườn nhằm tác động thêm một lực cơ học như chiếc bơm đẩy đờm dịch vừa bong tống vào đường phế quản và từ đó thải ra ngoài mạnh, tối đa hơn.
4. Tập thở hoành (còn gọi thở bụng): Đầu tiên hít vào từ từ bằng mũi, bụng phình ra, tiếp đến giữ hơi, bụng phình và cứng, sau đó là thở ra từ từ qua miệng, bụng thót lại dần theo nhịp thở ra. Tập thở sâu, từ từ, tăng dần mỗi ngày và không quá sức. Thở hoành giúp người bệnh tăng cường tống thải đờm dịch. Ở một số người bệnh, tập thở hoành tốt đã là biện pháp dẫn lưu hiệu quả, ngoài ra thở hoành còn làm tăng thông khí, tăng trao đổi ôxy, giúp người bệnh bớt khó thở hơn. Tập thở hoành cần được duy trì lâu dài sau đó và ngay cả khi người bệnh đã ra viện, là biện pháp để đề phòng tốt nhất những biến chứng của bệnh, ngăn ngừa viêm nhiễm và giảm những đợt cấp.
Tập thở hoành là kỹ thuật trị liệu hô hấp kết thúc và hoàn thiện liệu trình các chuỗi kỹ thuật vận động hô hấp trong dẫn lưu tư thế, vỗ, rung - phương pháp điều trị "chủ động, tích cực" nhất trong các phương pháp phục hồi chức năng hô hấp cho người bệnh.
|
Tư thế rung.
|
Dẫn lưu tư thế, vỗ, rung là phương pháp phục hồi chức năng hô hấp cần có chỉ định điều trị đúng, và có thể áp dụng ngay trong các đợt cấp tính. Để phương pháp phát huy hiệu quả tốt rất cần có sự tham gia tích cực của người bệnh. Do vậy người thực hiện cần nắm vững các kỹ năng cũng như tâm lý người bệnh. Duy trì và kéo dài liệu pháp làm tăng hiệu quả điều trị của hóa trị liệu, giúp người bệnh giảm biến chứng, giảm số ngày nằm viện, và ngăn ngừa tái phát bệnh.

THẨM PHÂN PHÚC MẠC CẤP
Ngày nay người ta coi suy thận cấp khi creatinin máu tăng thêm 0.5mg/dl (44 mcmol/l) so với creatinin máu trước đó của người với chức năng thận bình thường.

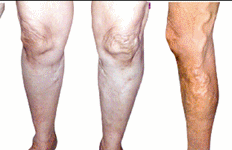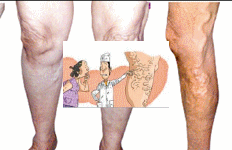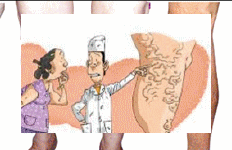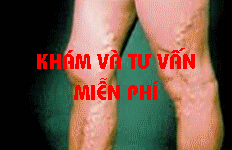
Thái độ xử trí với bệnh lý giản tĩnh mạch chi dưới
I. Đại cương.
Giãn tĩnh mạch dưới da chi dưới là một bệnh mà trong đó tình trạng bệnh lý nổi bật là quá trình tổn thương không hồi phục của thành các tĩnh mạch nông dưới da của chi dưới,làm các tĩnh mạch này giãn ra không đều nhau.Sau đó các van tĩnh mạch dần dần bị suy dẫn đến tình trạng máu tĩnh mạch có thể chảy ngược về phiá ngoại vi.Bệnh diễn biến nặng dần và nguyên nhân còn chưa rõ ràng.
Đây là một bệnh tương đối phổ biến,Nữ bị bệnh nhiều hơn Nam,cơ chế bệnh sinh chưa rõ ràng nên công tác dự phòng và điều trị còn gặp nhiều khó khăn.
Các bài viết khác...
- Kiến thức đại cương về U trung thất
- Vết thương động mạch- thái độ xử trí
- Kỹ thuật choc động mạch làm khí máu (video)
- Fiberoptic intubation (video)
- Pulse oximetry (video)
- Hand Hygiene (video)
- Medical Physiology And Pathophysiology
- Hướng dẫn sử dụng máy chống rung tim
- Tổ chức hồi sinh tim phổi trong bệnh viện
- CATHETER SWAN–GANZ
Trang 10 trong tổng số 18