I. Đại cương.
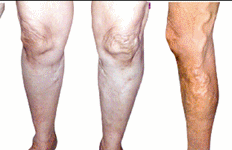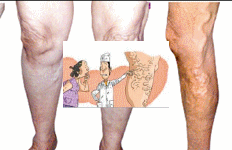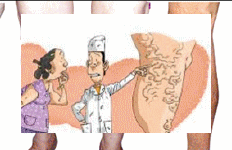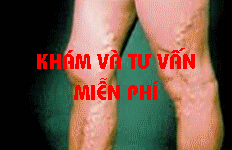
Giãn tĩnh mạch dưới da chi dưới là một bệnh mà trong đó tình trạng bệnh lý nổi bật là quá trình tổn thương không hồi phục của thành các tĩnh mạch nông dưới da của chi dưới,làm các tĩnh mạch này giãn ra không đều nhau.Sau đó các van tĩnh mạch dần dần bị suy dẫn đến tình trạng máu tĩnh mạch có thể chảy ngược về phiá ngoại vi.Bệnh diễn biến nặng dần và nguyên nhân còn chưa rõ ràng.
Đây là một bệnh tương đối phổ biến,Nữ bị bệnh nhiều hơn Nam,cơ chế bệnh sinh chưa rõ ràng nên công tác dự phòng và điều trị còn gặp nhiều khó khăn.
II .Sơ lược giải phẫu hệ thống tĩnh mạch chi dưới.
Hệ thống tĩnh mạch chi dưới có thể được chia làm 3 nhóm: nhóm sâu,nhóm nông và nhóm các tĩnh mạch xiên.
1.Nhóm tĩnh mạch sâu:
Các tĩnh mạch này đi song hành với các động mạch,đưa máu trở về tĩnh mạch đùi rồi tĩnh mạch chậu.Tất cả các tĩnh mạch này đều có các van tĩnh mạch để ngăn không cho máu chảy ngược lại.
2.Nhóm tĩnh mạch nông dưới da:
Gồm 2 tĩnh mạch chính là Tĩnh mạch hiển trong (hay tĩnh mạch hiển to) và Tĩnh mạch hiển ngoài (hay tĩnh mạch hiển nhỏ).
+ Tĩnh mạch hiển trong bắt nguồn từ các tĩnh mạch ở mu bàn chân,đi qua phía trước mắt cá trong rồi chạy dọc mặt trong của cẳng chân và đùi lên tới tam giác Scarpa,sau đó chui qua cân sàng (dưới cung đùi khoảng 4 cm ở người lớn) để đổ vào tĩnh mạch đùi.
+ Tĩnh mạch hiển ngoài cũng bắt nguồn từ các tĩnh mạch nhỏ ở mu bàn chân nhưng đi qua phía sau cuả mắt cá ngoài,chạy dọc theo mặt ngoài của cẳng chân lên đến hõm khoeo thì chọc qua cân ở vùng đó vào sâu để đổ vào tĩnh mạch khoeo.
Các Tĩnh mạch hiển đều có các van tĩnh mạch để ngăn không cho máu chảy ngược ra ngoại vi.Ở những chỗ các tĩnh mạch này đổ vào tĩnh mạch sâu đều có các van tĩnh mạch rất chắc nhằm ngăn không cho dòng máu từ tĩnh mạch sâu chảy ngược ra tĩnh mạch nông.
3. Nhóm tĩnh mạch xiên (còn gọi là các tĩnh mạch thông hay tĩnh mạch nối):
Các tĩnh mạch này chạy xuyên qua cân nông cẳng chân để nối thông nhóm tĩnh mạch nông với tĩnh mạch sâu.Chúng đều có các van tĩnh mạch để chỉ cho phép dòng máu chảy một chiều từ các tĩnh mạch nông vào các tĩnh mạch sâu.
III. cơ chế bệnh sinh.
Cho đến nay nguyên nhân và bệnh sinh của bệnh giãn tĩnh mạch dưới da chi dưới vẫn chưa được biết rõ ràng.Một số thuyết được nêu ra như sau:
1. Thuyết cơ giới:
Đây là thuyết đã được nêu ra từ thời Hypocrat (460-377 TCN).Thuyết này cho rằng nguyên nhân gây giãn tĩnh mạch dưới da chi dưới là do thành tĩnh mạch bị giãn căng vì ứ máu kéo dài,liên quan đến các nghề nghiệp phải đứng quá lâu như thợ cắt tóc,thợ rèn...hoặc do tĩnh mạch bị nghẽn tắc do các khối u,nhiễm trùng,nhiễm độc,chấn thương...
2. Thuyết thiểu năng van tĩnh mạch:
Thuyết này được Trendelenburg nêu ra đầu tiên từ 1890.Theo thuyết này,giãn tĩnh mạch là do bị thiểu năng nguyên phát hoặc thứ phát các van tĩnh mạch bởi nhiều nguyên nhân khác nhau gây ra.
3. Thuyết thần kinh-nội tiết:
Theo thuyết này,giãn tĩnh mạch xảy ra do các rối loạn chức năng thần kinh-nội tiết của cơ thể,dẫn đến những biến đổi cấu trúc thành tĩnh mạch.Người ta nhận thấy có mối liên quan nhất định giữa bệnh với yếu tố di truyền,lứa tuổi...
III. Thăm khám và triệu chứng:
1.Thăm khám lâm sàng:
+ Nguyên tắc khám:
- Cởi trần từ thắt lưng trở xuống.
- Luôn phải so sánh hai bên chân với nhau.
- Vẽ thành sơ đồ vị trí các tĩnh mạch giãn.
+ Quan sát:
- Tĩnh mạch giãn: vị trí giãn,giãn từng phần hay toàn bộ,giãn to một nhánh hay giãn thành búi...
- Tình trạng dinh dưỡng của chân có tĩnh mạch giãn: màu sắc da,tình trạng phù nề,loét thiểu dưỡng...
+ Các nghiệm pháp khám đánh giá chức năng van tĩnh mạch nông:
- Nghiệm pháp Schwartz: người khám dùng ngón tay gõ từng nhịp vào tĩnh mạch giãn,tay kia đặt lên tĩnh mạch đó ở đoạn dưới.Nếu van của đoạn tĩnh mạch đó bị mất cơ năng,ta sẽ có cảm giác các “sóng mạch” đập vào ngón tay ở đoạn dưới khi gõ vào tĩnh mạch ở đoạn trên (nghiệm pháp dương tính).
- Nghiệm pháp Trendelenburg: cho bệnh nhân nằm ngửa,nâng cao chân để máu trong tĩnh mạch hiển to dồn hết vào tĩnh mạch sâu.Sau đó,đặt Garo (chỉ ép tĩnh mạch) ở sát nếp bẹn hoặc dùng ngón tay chẹn vào chỗ đổ của tĩnh mạch hiển to vào tĩnh mạch sâu.Tiếp đó,cho bệnh nhân đứng dậy,rồi bỏ Garo hoặc ngón tay chẹn ra và quan sát.Nếu van ở vùng Tĩnh mạch hiển to đổ vào tĩnh mạch sâu bị mất cơ năng thì sẽ thấy Tĩnh mạch hiển to giãn to trở lại từ trên xuống trong vòng 30 giây (nghiệm pháp dương tính).Nghiệm pháp âm tính khi tĩnh mạch giãn trở lại từ dưới lên với thời gian trên 30 giây.
+ Các nghiệm pháp khám đánh giá chức năng van tĩnh mạch xiên:
- Nghiệm pháp Garo từng nấc: thực hiện giống như nghiệm pháp Trendelenburg,nhưng không Garo ở chỗ tĩnh mạch hiển to đổ vào tĩnh mạch sâu mà Garo từng đoạn từ thấp lên cao ở chân.Đánh giá cũng giống như trong nghiệm pháp Trendelenburg: nghiệm pháp dương tính ở đoạn nào thì kết luận có mất cơ năng của van tĩnh mạch xiên ở đoạn đó.
- Nghiệm pháp Pratt: để bệnh nhân nằm,dùng cuộn băng thun thứ nhất cuốn từ dưới bàn chân lên đùi,tiếp đó dùng cuộn băng thun thứ hai băng tiếp cho đến bẹn để ép hết máu tĩnh mạch nông vào tĩnh mạch sâu.Sau đó giữ nguyên băng ép ở nếp bẹn của cuộn băng thứ hai và mở dần từng vòng cuộn băng thứ nhất từ trên xuống.Quan sát các Tĩnh mạch nông ở vùng giữa hai cuộn băng nói trên:nếu các Tĩnh mạch này giãn to ra ngay thì chứng tỏ van của các Tĩnh mạch xiên ở đoạn đó đã bị suy (nghiệm pháp dương tính).
+ Các nghiệm pháp đánh giá chức năng van Tĩnh mạch sâu:
- Nghiệm pháp Perthes: buộc Garo (chỉ ép Tĩnh mạch nông) ở khoảng 1/3 giữa đùi,sau đó cho bệnh nhân đi đều trong 3-5 phút rồi quan sát các Tĩnh mạch nông ở chân: nếu các Tĩnh mạch sâu bị tắc hoặc bị cản trở thì sẽ thấy các Tĩnh mạch nông giãn to ra và bệnh nhân thấy đau tức chân (nghiệm pháp âm tính).
2. Thăm khám cận lâm sàng:
+ Đo áp lực Tĩnh mạch sâu chi dưới:
- Bình thường 9/10 lượng máu về của chân là nhờ các Tĩnh mạch sâu.Hoạt động của các Tĩnh mạch sâu này lại chịu ảnh hưởng rất lớn của vận động các cơ ở chân.Khi co bóp,các cơ này tạo nên áp lực đẩy máu về tim và hút máu từ hệ Tĩnh mạch nông vào hệ Tĩnh mạch sâu.
- Khi đo áp lực Tĩnh mạch sâu ở cẳng chân sẽ thấy: bình thường ở tư thế đứng áp lực Tĩnh mạch là khoảng 100 cm H2O,khi cho vận động áp lực này giảm xuống còn 50-90% so với ban đầu trong vòng 9-26 giây,khi nghỉ ngơi áp lực đó lại trở lại mức ban đầu sau 23-40 giây.Trong tắc Tĩnh mạch sâu,áp lực Tĩnh mạch cao hơn bình thường,càng vận động áp lực càng cao.
+ Chụp X.quang Tĩnh mạch chi dưới:
- Dùng thuốc cản quang siêu lỏng,tan trong nước.Có thể bơm thuốc vào đầu dưới Tĩnh mạch hiển trong ở trước mắt cá trong (để chụp riêng Tĩnh mạch hiển trong),bơm thuốc vào đầu dưới Tĩnh mạch hiển ngoài để chụp Tĩnh mạch sâu ở khoeo và đùi,bơm thuốc vào xương gót hoặc tĩnh mạch ở mu chân (đồng thời Garo ép tĩnh mạch nông ở cổ chân) để chụp hệ thống Tĩnh mạch sâu.Có trường hợp phải chụp ngược dòng Tĩnh mạch: bơm thuốc vào Tĩnh mạch đùi ở nếp bẹn theo hướng từ trên xuống dưới trong tư thế bệnh nhân đứng thẳng.
- Có thể xác định được hình thái,vị trí,mức độ các Tĩnh mạch giãn.Đặc biệt có thể xác định được vị trí các chỗ tắc hoặc nghẽn của Tĩnh mạch.
+ Phương pháp đo sự thay đổi thể tích (Plethysmography):
Có nhiều phương pháp đo sự thay đổi thể tích được áp dụng trong chẩn đoán bệnh giãn tĩnh mạch nông chi dưới:
- Phương pháp đo thay đổi thể tích tĩnh mạch: vì lưu lượng của dòng máu tĩnh mạch tỉ lệ nghịch với sức cản của tĩnh mạch,do đó có thể đánh giá được mức độ tắc tĩnh mạch bằng việc đo mức độ thay đổi thể tích của tĩnh mạch cẳng chân ở các thời điểm trước và sau bỏ ép tĩnh mạch ở gốc đùi.
- Phương pháp đo thay đổi thể tích cẳng chân: khi vận động,các cơ co bóp có tác dụng như một bơm hút làm tăng lưu lượng máu tĩnh mạch về tim và do đó làm giảm thể tích cẳng chân.Khi ngừng vận động,nếu van tĩnh mạch bị suy thì dòng máu tĩnh mạch trào ngược sẽ nhanh chóng làm tăng thể tích chung của cẳng chân.Do đó,việc đo tốc độ thay đổi thể tích cẳng chân trước và sau vận động sẽ đánh giá được mức độ suy của van tĩnh mạch.
+ Phương pháp chụp siêu âm Doppler kép:
-Đây là phương pháp kết hợp chụp siêu âm Doppler và chụp siêu âm kiểu B (B-mode):hình chụp siêu âm kiểu B cho phép thấy được các mạch máu nằm ở dưới,nhờ đó có thể định vị chính xác các tĩnh mạch để dùng xung siêu âm Doppler đánh giá dòng máu của các tĩnh mạch đó.
- Hiện nay đây là phương pháp có giá trị chính xác nhất để đánh giá tình trạng suy chức năng tĩnh mạch (thông qua tốc độ dòng máu tĩnh mạch trào ngược).
IV. Chẩn đoán phân biệt:
Cần chẩn đoán phân biệt bệnh Giãn tĩnh mạch nông chi dưới với các bệnh sau:
1. Tắc Tĩnh mạch sâu (Tĩnh mạch đùi,Tĩnh mạch chậu...):
Lúc này các Tĩnh mạch nông bị giãn bù trừ do máu không về được qua các Tĩnh mạch sâu bị tắc,tuy nhiên có thêm các triệu chứng như:
- Trong tiền sử có bệnh liên quan đến nguyên nhân gây tắc Tĩnh mạch sâu: thương hàn,viêm tắc tĩnh mạch sâu...
- Nghiệm pháp Perthes âm tính.
- Có thể có giãn Tĩnh mạch nông vùng thượng vị và hạ vị.
2. Bệnh viêm tắc nội mạc động mạch:
- Có dấu hiệu “ đi lặc cách hồi”.
- Mạch ở mu chân yếu hoặc không sờ thấy.
3. Thông động tĩnh mạch:
- Sờ có thể thấy rung mưu,nghe có thể thấy tiếng thổi liên tục ở chỗ có thông động tĩnh mạch.
- Chụp mạch máu sẽ giúp xác định chẩn đoán.
V. Tiến triển và biến chứng:
1. Tiến triển:
Nếu không được điều trị kịp thời,bệnh sẽ tiến triển nặng dần.Theo mức độ tiến triển trên lâm sàng,có thể chia ra 3 thời kỳ như sau:
+ Thời kỳ còn bù:
Bệnh nhân có cảm giác tức,nặng và mỏi ở chi dưới trong tư thế đứnglâu.Thỉnh thoảng xuất hiện phù nề nhẹ ở cẳng và bàn chân cuổi ngày làm việc,khi nghỉ ngơi thì hết phù nề.Các tĩnh mạch nông ở chân giãn chưa nhiều,lúc giãn lúc không.
+ Thời kỳ gần mất bù:
Các triệu chứng của thời kỳ còn bù phát triển nặng lên.Khi đi lại,xuất hiện cảm giác đau nhiều ở cẳng chân.Cẳng chân và mu chân có hiện tượng nề,tím,các hiện tượng này không mất đi khi bệnh nhân nghỉ ngơi.Các Tĩnh mạch nông giãn to thường xuyên.
+ Thời kỳ mất bù:
Thường xuyên có cảm giác tê chân,ngứa da vùng tổn thương.Đau nhiều ở chân khi đi bộ.Hiện tượng chân bị phù nề,tím...không mất đi khi nghỉ ngơi.Xuất hiện các rối loạn dinh dưỡng và các biến chứng ở chân tổn thương như: viêm da,xơ cứng da,loét...
2. Biến chứng:
Nếu không được điều trị tốt,bệnh có thể gây ra các biến chứng sau:
+ Thiểu dưỡng chân bị giãn tĩnh mạch nông: dẫn tới viêm da,loét,nhiễm trùng,chảy máu tại ổ loét...làm mất khả năng lao động của bệnh nhân,thậm chí có khi phải cắt cụt chân.
+ Viêm nghẽn các Tĩnh mạch sâu (do hậu quả của loét thiểu dưỡng và nhiễm trùng ổ loét ở chân):làm cho bệnh diễn biến nặng hơn,có trường hợp tạo nên cục tắc di chuyển lên gây tắc động mạch phôỉ dẫn tới tử vong đột ngột.
VI. Điều trị:
Tuỳ từng bệnh nhân cụ thể mà có thể sử dụng riêng hoặc kết hợp các phương pháp điêù trị sau:
1.Băng ép tĩnh mạch nông chi dưới bằng băng thun:
Có tác dụng làm giảm quá trỉnh tiến triển của bệnh và cải thiện được cảm giác chủ quan của bệnh nhân.Tuy nhiên phương pháp này cũng có nhiều bất tiện cho bệnh nhân,nhất là khi phải thường xuyên băng ép như vậy.
2. Gây xơ cứng các Tĩnh mạch nông bị giãn:
Có thể dùng các thuốc có tác dụng gây đông máu và xơ hoá để tiêm trực tiếp vào các tĩnh mạch gĩan hoặc dùng dòng điện tác dụng lên các tĩnh mạch giãn để làm máu trong lòng các tĩnh mạch này đông lại.Nhờ đó làm các tĩnh mạch giãn bị xơ hoá và không hoạt động nữa.
3. Phẫu thuật:
Có thể sử dụng các phương pháp mổ sau:
+ Loại trừ hiện tượng dồn ngược máu từ Tĩnh mạch đùi ra Tĩnh mạch hiển trong: thường dùng phương pháp Trendelenburg: buộc để bịt lại Tĩnh mạch hiển trong ở chỗ nó chui qua cân sàng ngay dưới nếp bẹn để đổ vào Tĩnh mạch đùi.
+ Cắt bỏ các tĩnh mạch nông bị giãn:
- Phương pháp Madelung: rạch dọc theo các tĩnh mạch giãn và cắt bỏ chúng.
- Phương pháp rút bỏ Tĩnh mạch (Bebkok): rạch một đường rạch nhỏ ở trên tĩnh mạch giãn,luồn vào lòng nó một dây sắt nhỏ có đầu là một quả tròn.Đẩy đầu dây này theo tĩnh mạch càng vào được nhiều càng tốt.Sau đó rạch một đường nhỏ thứ hai cắt ngang tĩnh mạch ngay chỗ đầu của sợi dây đó.Dùng chỉ tốt buộc chặt đầu của tĩnh mạch bị cắt vào đầu có quả tròn của sợi dây thép.Tiếp đó cầm đầu kia của sợi thép rút bỏ nó ra cùng cả đoạn tĩnh mạch.
+ Khâu buộc các Tĩnh mạch qua da: thường dùng phương pháp Kokett (khâu buộc các tĩnh mạch giãn trên cân) và phương pháp Linton (khâu buộc các tĩnh mạch dưới cân ).
Trong thực tế,tuỳ từng tổn thương cụ thể của bệnh nhân mà ta thường kết hợp các phương pháp mổ trên để đạt được kết quả mổ tốt nhất.
Trong các trường hợp đã có biến chứng thiểu dưỡng và loét ở chân,ngoài điều trị như trên,cần chú ý điều trị tại chỗ vết loét,kháng sinh chống bội nhiễm
Ý kiến bạn đọc (0)

Viết Ý kiến bạn đọc