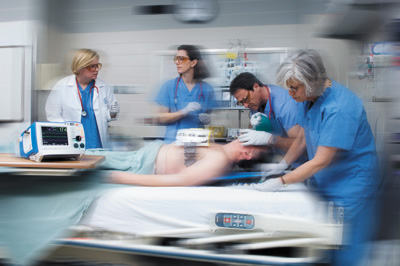
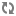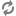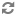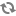- Chuỗi nối tiếp chính xác của những đông tác cần thực hiện sau một ngừng tim trong bệnh viện tùy thuộc vào nơi xuất hiện, năng lực của những người can thiệp đầu tiên, dụng cụ sẵn sàng hay hệ thống đáp ứng trong bệnh viện đối với một ngừng tim và đối với những cấp cứu nội khoa.
- Sự an toàn của kíp hồi sinh là ưu tiên đầu tiên trước mọi toan tính hồi sinh.
- Những động tác đè ép ngực là ưu tiên và những gián đoạn phải được giảm thiểu tối đa.
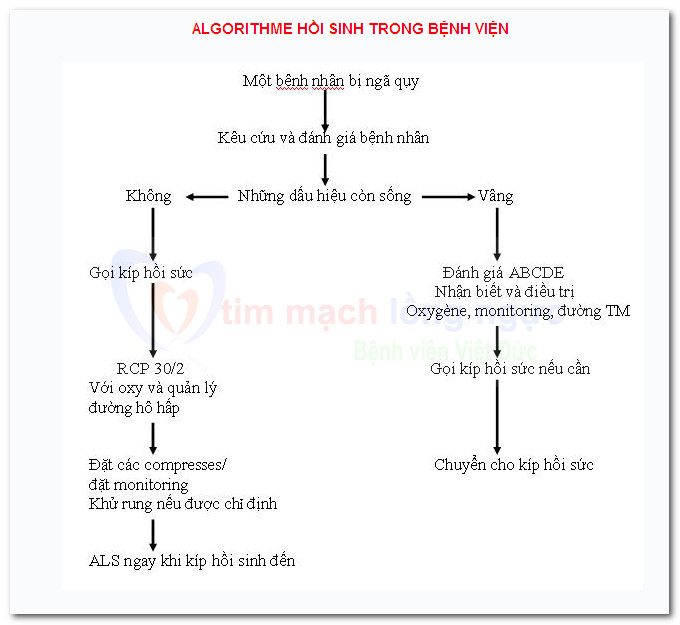
Sau khi xuất hiện một ngừng tim trong bệnh viện (arrêt cardiaque intra-hospitalier), việc phân chia giữa những thủ thuật hồi sức cơ bản và những thủ thuật hồi sức cao cấp chỉ có tính cách độc đoán. Trên thực tế quá trình hồi sinh là một chuỗi liên tục và được căn cứ trên lương tri phán đoán. Công chúng chờ đợi rằng mọi người làm việc ở bệnh viện có thể thực hiện một hồi sức tim-phổi (RCP : réanimation cardiopulmonaire). Đối với mọi ngừng tim trong bệnh viện, phải đảm bảo rằng :
- Ngừng tim hô hấp được nhận biết tức thời.
- Gọi giúp theo một số điện thoại chuẩn.
- RCP được bắt đầu ngay, bằng cách sử dụng những phương tiện đơn giản để quản lý đường hô hấp, thí dụ mặt nạ bỏ túi (pocket mask : masque de poche) và nếu có chỉ định, một khử rung (défibrillation) được khởi động càng nhanh càng tốt (trong vòng 3 phút).
B/ TẠI SAO HỒI SINH TRONG BỆNH VIỆN LÀ KHÁC ?
Chuỗi chính xác của các hành động sau một ngừng tim trong bệnh viện tùy thuộc nhiều yếu tố gồm có :
- Nơi xảy ra (vùng lâm sàng hay không lâm sàng ; vùng có monitoring hay không có monitoring).
- Năng lực của những người can thiệp đầu tiên.
- Số lượng những người can thiệp (intervenant)
- Trang bị có sẵn để sử dụng
- Hệ thống đáp ứng bệnh viện (sysyème de réponse hospitalier) trong trường hợp ngừng tim hay cấp cứu nội khoa, thí dụ một MET (medical emergency team), một kíp ngừng tim (team arrêt cardiaque).
1/ NƠI XẢY RA.
Đối với những bệnh nhân đang được monitoring sát, một ngừng tim-hô hấp thường được nhận diện một cách nhanh chóng. Trái lại, nhiều bệnh nhân nằm trong những vùng không có một monitoring chặt chẽ, có thể có một thời kỳ suy thoái và có thể bị ngừng tim không có sự hiện diện của nhân chứng (arrêt sans témoin). Lý tưởng là tất cả các bệnh nhân có nguy cơ bị ngừng tim phải được điều trị trong một vùng có monitoring (zone monitorisée), ở nơi này có sẵn những khả năng hồi sinh tức thời. Những bệnh nhân, những người nhà thăm viếng, cũng như nhân viên có thể bị ngừng tim trong một vùng không lâm sàng (zone non clinique) (parking, hành lang).
2/ NĂNG LỰC CẢ NHỮNG NGƯỜI CAN THIỆP ĐẦU TIÊN.
Tất cả các nhân viên y tế phải có khả năng nhận biết một ngừng tim, gọi giúp và khởi động những thủ thuật hồi sinh. Nhân viên y tế phải làm điều đã được giảng dạy. Thí dụ, nhân viên phòng hồi sức và phòng cấp cứu có thể biết những thủ thuật hồi sinh cao cấp hơn và có một kinh nghiệm về hồi sinh nhiều hơn những nhân viên không liên quan một cách đều đặn trong những hoạt động y khoa thường xuyên xử trí những bệnh nhân trong tình trạng ngừng tim.
3/ SỐ NHỮNG NGƯỜI CAN THIỆP.
Một người can thiệp chỉ một mình phải luôn luôn đảm bảo rằng một người trợ giúp sẽ đến. Thường thường các nhân viên khác ở gần đó và nhiều hành động có thể được thực hiện đồng thời.
4/ Y CỤ SẴN SÀNG.
Nhân viên của tất cả các vùng lâm sàng phải được tiếp cận ngay với mọi thiết bị hồi sức và những loại thuốc cần thiết để cho phép một sự hồi sức nhanh chóng bệnh nhân ngừng tim-hô hấp. Lý tưởng là trang thiết bị cần thiết cho Hồi sức tim-phổi này (gồm cả máy khử rung) và phần còn lại của y dụng cụ và các thuốc men phải được tiêu chuẩn hóa khắp toàn bệnh viện. Phải biết trang thiết bị hồi sức được sử dụng trong mỗi vùng lâm sàng.
5/ KÍP HỒI SINH
Kíp hồi sinh (équipe de réanimation) có thể dưới hình thức một kíp ngừng tim (team d’arrêt cardiaque) truyền thống, chỉ được gọi khi một sự ngừng tim được nhận biết. Trái lại, vài bệnh viện có thể có những chiến lược nhằm nhận biết những bệnh nhân có nguy cơ bị ngừng tim với khả năng gọi một kíp chuyên môn, thuộc loại MET trước khi một ngừng tim xảy ra. Thuật ngữ kíp hồi sinh phản ảnh tính đa dạng của những phương tiện đap ứng này. Những ngừng tim trong bệnh viện hiểm khi đột ngột hoặc bất ngờ. Một chiến lược nhận biết những bệnh nhân có nguy cơ ngừng tim có thể cho phép ngăn ngừa vài trong so những ngừng tim này nhưng cũng ngăn cản những thủ thuật hồi sinh vô ích nơi những người mà điều đó sẽ không có lợi.
Có tương đối ít những báo cáo về các người sơ cứu đã bị những hậu quả bất thuận lợi sau khi đã thực hiện một RCP (CPR).
- Sự an toàn của cá nhân anh cũng như của các thành viên của kíp hồi sinh là ưu tiên thứ nhất trước mọi cố gắng hồi sinh.
- Kiểm tra rằng môi trường của nạn nhân là không nguy hiểm
- Mang gant vào càng nhanh càng tốt. Những phương tiện bảo vệ khác như kính bảo vệ (lunettes de protection), áo choàng và các mặt nạ mặt (masques faciaux) có thể cần thiết.
- Nguy cơ nhiễm trùng thấp hơn nhiều so với điều người ta thường nghĩ. Có những trường hợp riêng rẽ mắc phải nhiễm trùng như lao hay SARS (détresse respiratoire aigue). Sự truyền của HIV trong lúc thực hiện RCP đã không bao giờ được báo cáo. Phải dùng một mặt nạ bỏ túi (pocket mask) với cái lọc (filtre) hay một interface với valve anti-retour nhằm giảm thiểu nguy cơ nhiễm trùng trong lúc hô hấp nhân tạo. Hiệu quả của những “ face shields ” (làm bằng plastique được đục lỗ) đã không được chứng tỏ và không cho phép ngăn ngừa đúng đắn sự lan truyền của các vi khuẩn cho người sơ cứu xuyên qua interface.
- Mang một thiết bị bảo vệ cá nhân hoàn toàn khi nạn nhân có một nhiễm trùng nghiêm trọng như lao phổi hay SARS.
- Áp dụng những biện pháp thận trọng đối với các chiếc kim chích : một hộp đựng kim chích (box à aiguilles) phải sẵn sàng. Sử dụng những kỹ thuật thao tác các bệnh nhân một cách an toàn trong khi hồi sức.
- Coi chừng những bệnh nhân bị ô nhiễm bởi các độc chất. Tránh thông khí bằng miệng-miệng với khí thở ra lúc ngộ độc cyanure hay sulfite d’hydrogène.
- Tránh tiếp xúc với những chất hóa học ăn mòn (thí dụ các axit mạnh, các chất kiềm hay paraquat) hay những chất như organophosphorés, được hấp thụ nhanh qua da hay đường hô hấp.
- Không có trường hợp nhiễm trùng mắc phải được báo cáo trong lúc thực tập RCP. Tuy nhiên phải áp dụng những biện pháp đề phòng cổ điển để làm giảm thiểu nguy của một nhiễm trùng được truyền qua mannequin. Hãy lau mannequin đều đặn và khử nhiễm sau mỗi lần sử dụng.
- Nếu anh quan sát thấy một bệnh nhân ngã qụy hay nếu anh thấy một bệnh nhân có vẻ bất tỉnh trong một khu điều trị, trước hết phải kêu cứu, sau đó kiểm tra xem bệnh nhân có trả lời hay không (lay và kêu). Lay nhẹ vai bệnh nhân và hỏi rõ ràng “ có mạnh khỏe không ? ”
- Nếu những thành viên khác của kíp điều dưỡng ở gần, có thể thực hiện nhiều hành động đồng thời.
Một thăm khám nội khoa cấp cứu là cần thiết. Tùy theo bệnh viện của bạn, có thể gọi kíp hồi sức (team de réanimation) (thí dụ MET). Trong lúc chờ đợi, đánh giá bệnh nhân theo phương pháp ABCDE, cho oxy, gắn monitoring và thiết đặt đường tĩnh mạch.
3B/ Nếu bệnh nhân không trả lời.
- Chuỗi chính xác của các hành động sẽ tùy thuộc vào sự huấn luyện đào tạo và khả năng trong việc đánh giá hô hấp và tuần hoàn nơi bệnh nhân ngừng tim. Một hơi thở hấp hối (gasping ngẫu nhiên, thở chậm, khó nhọc và ồn ào) là thường xảy ra trong những giây phút đầu tiên của một ngừng tim : đó là một dấu hiệu ngừng tim và điều đó không được lẫn lộn với một dấu hiệu sống.
- Kêu cứu (nếu chưa được làm).
- Quay bệnh nhân nằm ngửa và sau đó mở các đường khí.
- Mở đường khí theo một kỹ thuật nghiêng đầu (head tilt) và nâng cằm (chin lift).
- Nhìn vào trong miệng. Nếu một vật lạ hay một mảnh vỡ có thể nhìn thấy, hãy lấy nó đi bằng một cái kềm hay bằng máy hút.
- Nếu có một nguy cơ thương tổn cột sống cổ, phải mở đường hô hấp trên bằng thủ thuật đẩy hàm (jaw thrust) và nâng cằm (chin lift) phối hợp với một bất động đầu và cổ thẳng hàng nhờ một người khác (nếu có đủ nhân viên). Nếu đường khí vẫn bị tắc một cách đe dọa, hay nghiêng đầu thêm một mức độ nào đó, vào một lúc nào đó, cho đến khi các đường khí được mở ; việc làm mở đường khí qann trong hơn thương tổn cột sống cổ.
- Vừa giữ đường hô hấp mở, hãy nhìn, nghe, cảm thấy trong tối đa 10 giây, để xác định xem nạn nhân có thở bình thường không (một gasping ngẫu nhiên, một hơi thở chậm, khó nhọc hay ồn ào không phải là bình thường) hoặc để xác định xem có những dấu hiệu sống khác không :
- Hãy nhìn những cử động của ngực (thở hay ho).
- Hãy nghe những tiếng động hô hấp gần miệng của nạn nhân.
- Hãy cảm thấy khí đi qua má.
- Ngay cả đối với người có kinh nghiệm, có thể khó xác nhận một cách chắc chắn rằng không có mạch. Nếu bệnh nhân không cho thấy một dấu hiệu sống (signe de vie) nào (căn cứ trên sự vắng mặt của cử động, hơi thở và ho), hãy bắt đầu RCP, cho đến khi có một người nào đó có kinh nghiệm hơn đi đến hay cho đến khi bệnh nhân cho thấy những dấu hiệu sống.
- Nếu anh hay chị được huấn luyện và có kinh nghiệm trong việc đánh giá những bệnh nhân bị bệnh, hãy đánh giá hô hấp và kiểm tra sự hiện diện của một mạch cảnh trong cùng thời gian, không nhiều hơn 10 giây.
- Nếu bệnh nhân không cho thấy một dấu hiệu sống nào, không có mạch hay nếu có nghi ngờ, hãy bắt đầu RCP ngay.
- Nếu anh hay chị không chắc chắn, hãy bắt đầu RCP đừng chậm trễ. Sự chậm trễ trong việc chẩn đoán một ngừng tim và trong sự khởi động RCP sẽ làm giảm các khả năng sống còn và điều này cần phải tránh. Hãy khởi động RCP nơi một bệnnh nhân bệnh rất nặng với một lưu lượng tim suy sụp có ít nguy cơ gây hại và có thể có lợi.
- Hãy đánh giá bệnh nhân để xác nhận ngừng tim mặc dầu bệnh nhân được monitoring trong một đơn vị điều trị tăng cường.
4A/ Nếu bệnh nhân có mạch hay những dấu hiệu sống.
Một sự đánh giá y khoa cấp cứu là cần thiết. Tùy theo những protocole địa phương, điều này có thể được thực hiện bởi một kíp hồi sức. Trong lúc chờ đợi kíp này đến, hãy đánh giá bệnh nhân theo phương pháp ABCDE, cho oxy, cố định monitoring và thiết đặt một đường tĩnh mạch.
4B/ Nếu bệnh nhân không có mạch hay không có những dấu hiệu sống.
- Bắt đầu RCP và yêu cầu một đồng nghiệp gọi kíp hồi sức (équipe de réanimation) và đi tìm dụng cụ hồi sức (matériel de réanimation) và máy khử rung.
- Nếu chỉ một mình, hãy rời bệnh nhân để kêu cứu và đi tìm dụng cụ.
- Hãy cho 30 xoa bóp ngực theo sau bởi 2 thông khí.
- Vị trí đúng đắn của bàn tay để xoa bóp ngực là ở giữa nửa dưới của xương ức.
- Vị trí của những bàn tay này có thể được tìm thấy nhanh chóng nếu anh hay chị được dạy “ đặt lòng của một bàn tay lên giữa ngực với bàn tay kia nằm lên trên ” hoặc nếu khi đào tạo người ta đã cho thấy sự đặt của các bàn tay ở giữa một nửa dưới của xương ức.
- Xoa bóp với một chiều sâu 4-5 cm và với một tần số 100 bóp mỗi phút. Phải cho phép lồng ngực được giãn ra hoàn toàn sau mỗi lần bóp. Phải lấy xấp xỉ cùng lượng thời gian đối với bóp và đối với giãn.
- Mỗi khi bắt đầu bóp ngực trở lại, phải đặt khong trì hoãn các bàn tay lên giữa ngực.
- Đừng tin vào một mạch cảnh hay đùi có thể ấn chẩn được để đánh giá sự hiệu quả của luồng động mạch.
- Hãy sử dụng bất cứ dụng cụ nào có sẵn tức thời để quản lý đường khí và sự thông khí. Một mặt nạ bỏ túi (pocket mask), có thể được sử dụng cùng với một canun khẩu hầu, phải có nhanh chóng. Để thay thế, ta có thể dùng một mặt nạ thanh quản (masque laryngé) hay một bóng tự bơm phồng (ballon autogonflable) và mặt nạ, tùy theo những khuyến nghị của cơ quan sở tại. Chỉ quyết định thông khí quản nếu có nhân viên lành nghề và được đào tạo để làm điều đó.
- Phải thổi vào trong khoảng 1 giây một thể tích không khí đủ để gây nên một cử động lồng ngực bình thường. Thêm oxy bổ sung ngay khi có thể được.
- Tránh những hơi thở nhanh hay mạnh.
- Một khi khí quản đã được nội thông, hãy tiếp tục các xoa bóp ngực một cách không gián đoạn (ngoại trừ lúc khử rung hay tìm kiếm mạch nếu có chỉ định), với một tần số 100 lần mỗi phút và thông khí phổi khoảng 10 hô hấp mỗi phút. Tránh tăng thông khí
- Nếu không có trang thiết bị cho đường hô hấp và thông khí, hãy thông khí bằng miệng-miệng ventilation bouche-à-bouche). Nếu có những lý do để tránh sự tiếp xúc miệng-miệng hay nếu anh không muốn hay không có khả năng thực hiện điều đó, hãy thực hiện những xoa bóp ngực cho đến khi có một sự hỗ trợ hay một trang thiết bị quản lý đường hô hấp. Một mặt nạ bỏ túi (pocket mask) phải có để sử dụng tức thời trong tất cả các vùng lâm sàng.
- Khi máy khử rung đến, đặt các điện cực vào bệnh nhân và phân tích nhịp. Các gel d’électrodes auto-adhésives hay kỹ thuật của các palettes quick-look có thể cho phép một sự đánh giá nhịp tim nhanh hơn là buộc các điện cực của ECG.
- Nếu có các compresse de gel auto-adhésive để khử rung và nếu có nhiều hơn một người cứu, phải đặt các compresse nhưng không gián đoạn các xoa bóp ngực. Ta chỉ nghỉ một lúc ngắn để đánh giá nhịp. Nếu cần thiết, hãy thực hiện một khử rung bằng tay (défibrillation manuelle). Một giải pháp khác là theo những chỉ thị âm thanh của DEA (défibrillateur externe automatisé).
- Tiếp tục xoa bóp ngực trở lại ngày sau khi khử rung. Đừng kiểm tra mạch hay nhịp tim. Hãy giảm tối thiểu những gián đoạn trong xoa bóp lồng ngực.
- Hãy tiếp tục hồi sinh cho đến khi nhóm hồi sinh đến hay cho đến khi bệnh nhân cho thấy những dấu hiệu sống. Theo những lời khuyến nghị bằng âm thanh nếu ta sử dụng DEA.
- Nếu anh sử dụng một máy khử rung bằng tay (défibrillateur manuel), hãy theo algorithme của ALS.
- Một khi sự hồi sinh đã được thực hiện, và nếu có đủ những người trợ giúp, hãy chuẩn bị dụng cụ để thiết đặt một đường tĩnh mạch cũng như các thuốc men, có lẽ sẽ được sử đừng bởi kíp hồi sinh (trong đó có adrénaline).
- Hãy chỉ định một người sẽ chịu trách nhiệm truyền lại các thông tin với người trưởng đội hồi sinh. Xác định vị trí hồ sơ của bệnh nhân.
- Người thực hiện xoa bóp ngực sẽ mệt. Nếu có đủ người cứu, người này phải thay phiên mỗi 2 phút.
- Chất lượng của các xoa bóp ngực trong RCP trong bệnh viện thường thấp. Nếu như vậy, phải hướng dẫn hoặc, nếu cần, thay thế người thực hiện những xoa bóp ngực.
- Sử dụng một đồng hồ để đo khoảng thời gian giữa các lần khử rung. Khó giữ được sư liên tục trong việc thực hiện những chu kỳ 30/2.
- Hãy thông khí bệnh nhân (như được mở tá trên đây) và kiểm tra tuần hoàn khoảng mỗi 10 lần thổi vào (insufflation) (khoảng mỗi phút).
- Chẩn đoán này có thể được thực hiện chỉ khi nào anh chắc chắn về sự đánh giá hô hấp và mạch của anh hãy nếu bệnh nhân có những dấu hiệu sống khác (thời gian làm đầy mao mạch bình thường, các chi ấm và được thông máu tốt).
- Nếu có chút ít nghi ngờ về sự hiện diện của mạch, hãy bắt đầu các xoa bóp ngực cho đến khi một người trợ giúp có kinh nghiệm hơn đến.
- Tất cả các bệnh nhân ngừng hô hấp sẽ phát triển một ngừng tim nếu ngừng hô hấp không được điều trị một cách nhanh chóng và hiệu quả.
- Xác nhận ngừng tim và kêu trợ giúp.
- Cho một cú đấm trước ngực (xem chương 5) nếu nhịp được thấy là một rung thất hay tim nhịp nhanh thất vô mạch (FV/TV) và nếu máy khử rung không có sẵn tức thời để cho một sốc điện.
- Nếu nhịp ban đầu là một FV/TV và nếu máy khử rung có sẵn sàng để cho một sốc tức thời, hãy cho một sốc điện.
- Bắt đầu RCP tức khắc sau sốc điện như được mô tả trên đây.