Sốc là tình trạng mất cân bằng giữa dòng tuần hoàn và nhu cầu ôxy của các mô: tình trạng này dẫn tới thiếu ôxy mô, rối loạn chuyển hoá mô và giảm chức năng của các cơ quan. Về triệu chứng lâm sàng: sốc biểu hiện bằng mạch nhanh, huyết áp tụt và kẹt, thiểu niệu hoặc vô niệu, vã mồ hôi, da xanh tái, rối loạn tâm thần có thể gặp.
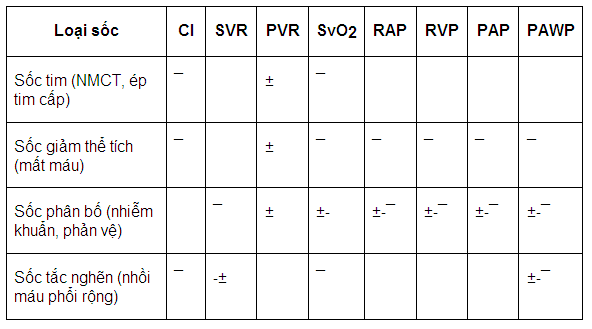
Sốc tim (cardiogenic shock) chỉ là một trong nhiều loại sốc khác nhau. Các đặc điểm về huyết động của sốc tim cũng như một số loại sốc khác được tóm tắt trong bảng 5-1 dưới đây. Ngày nay mặc dù đã có nhiều tiến bộ trong việc điều trị NMCT nhưng nếu NMCT mà đã có sốc tim thì tỷ lệ tử vong vẫn còn đặc biệt cao (60-80%).
Sốc là tình trạng mất cân bằng giữa dòng tuần hoàn và nhu cầu ôxy của các mô: tình trạng này dẫn tới thiếu ôxy mô, rối loạn chuyển hoá mô và giảm chức năng của các cơ quan. Về triệu chứng lâm sàng: sốc biểu hiện bằng mạch nhanh, huyết áp tụt và kẹt, thiểu niệu hoặc vô niệu, vã mồ hôi, da xanh tái, rối loạn tâm thần có thể gặp.
Sốc tim (cardiogenic shock) chỉ là một trong nhiều loại sốc khác nhau. Các đặc điểm về huyết động của sốc tim cũng như một số loại sốc khác được tóm tắt trong bảng 5-1 dưới đây. Ngày nay mặc dù đã có nhiều tiến bộ trong việc điều trị NMCT nhưng nếu NMCT mà đã có sốc tim thì tỷ lệ tử vong vẫn còn đặc biệt cao (60-80%).

Trong đó: CI: chỉ số cung lương tim; SVR: sức cản đại tuần hoàn; PVR: sức cản tiểu tuần hoàn; SvO2: bão hoà ôxy mạch trộn; RAP: áp lực nhĩ phải; RVP: áp lực thất phải; PAP: áp lực động mạch phổi; PAWP: áp lực động mạch phổi bít. ±: Không thay đổi; ¯: giảm; ¯: tăng.
I. Định nghĩa và sinh lý bệnh của sốc tim
A. Định nghĩa
Sốc tim là tình trạng giảm cung lượng tim không đáp ứng được nhu cầu ôxy của các mô cơ thể. Chẩn đoán sốc tim gồm:
1. Huyết áp tâm thu < 80 mmHg khi không có mặt các thuốc vận mạch hoặc 30 phút.
2. Giảm cung lượng tim (Chỉ số tim < 2,0 lít/phút/m2) mà không liên quan đến giảm thể tích tuần hoàn (PAWP > 12 mmHg).
3. Giảm tưới máu mô: thiểu niệu (nước tiểu < 30 ml/giờ), co mạch ngoại vi, rối loạn tâm thần.
B. Nguyên nhân
1. Nhồi máu cơ tim cấp: là nguyên nhân hàng đầu của sốc tim đặc biệt là nhồi máu trước rộng vì có một vùng cơ tim lớn bị hoại tử.
2. Các nguyên nhân khác:
a. Hở hai lá cấp do đứt dây chằng trong NMCT hoặc viêm nội tâm mạc nhiễm khuẩn.
b. Thủng vách liên thất cấp trong NMCT.
c. Viêm cơ tim cấp do các nguyên nhân.
d. Giai đoạn cuối của bệnh cơ tim giãn.
e. Các bệnh van tim nặng (hở van hai lá, hở van động mạch chủ ...).
f. Ép tim cấp.
g. Rối loạn nhịp nặng.
h. Một số trường hợp sau mổ tim phổi nhân tạo.
C. Tỷ lệ gặp sốc tim trong NMCT cấp
Từ những năm 50 cho tới những năm 90 của thế kỷ vừa qua, tỷ lệ sốc tim có thay đổi chút ít khoảng 19% ® 6%, nhưng vẫn giữ một tỷ lệ cao trong NMCT cấp. Ước tính trong khoảng 1 triệu bệnh nhân bị NMCT cấp ở Mỹ mỗi năm thì có tới 70.000 đến 150.000 bệnh nhân bị sốc tim. Tỷ lệ tử vong ở bệnh nhân có sốc tim vẫn đặc biệt cao từ 60 - 90 %.
D. Sinh lý bệnh của sốc tim do NMCT cấp
1. Đầu tiên là việc nhồi máu gây mất một vùng cơ tim lớn hoặc nhồi máu nhỏ ở bệnh nhân có giảm chức năng thất trái từ trước dẫn đến giảm thể tích nhát bóp tim và giảm cung lượng tim, việc này cũng dẫn đến giảm dòng máu đến mạch vành đã bị tổn thương tạo nên một vòng xoắn bệnh lý.
2. Việc giảm cung lượng tim lại càng làm huyết áp tụt và thiếu máu các mô dẫn đến một loạt các đáp ứng ở các mô theo vòng xoắn bệnh lý làm bệnh thêm nặng.
II. Biểu hiện lâm sàng
A. Tình trạng sốc: Như đã trình bày trong phần định nghĩa, sốc tim được biểu hiện bởi:
1. Huyết áp tâm thu < 80 mmHg khi không có mặt các thuốc vận mạch hoặc 30 phút.
2. Giảm cung lượng tim (Chỉ số tim < 2,0 l/phút/m2) mà không liên quan đến giảm thể tích tuần hoàn (PAWP > 12 mmHg).
3. Giảm tưới máu mô: thiểu niệu (nước tiểu < 30 ml/giờ), co mạch ngoại vi, rối loạn tâm thần.
B. Khám lâm sàng: có thể thấy
Bệnh nhân xanh tái, khó thở, thờ ơ ngoại cảnh hoặc rối loạn tâm thần, mạch nhanh, huyết áp tụt, vã mồ hôi...
1. Khai thác bệnh sử và khám lâm sàng để phát hiện các nguyên nhân:
a. NMCT cấp:
· Có thể đau ngực điển hình của NMCT cấp. Trong NMCT cấp, sốc tim thường xảy ra ở giờ thứ 8-10 sau đau ngực.
· Điện tâm đồ thay đổi: xuất hiện sóng Q và đoạn ST chênh.
· Các men tim tăng.
· Siêu âm cho thấy có rối loạn vận động vùng của cơ tim, có thể thấy các biến chứng cơ học kèm theo như hở van hai lá, thông liên thất...
b. Ép tim cấp:
· Khó thở dữ dội.
· Tĩnh mạch cổ nổi.
· Mạch đảo (chìm hoặc mất khi hít vào).
· Huyết áp tụt, kẹt.
· Nghe tim tiếng mờ, gan to.
· Diện đục tim to, bóng tim to trên Xquang.
· Siêu âm giúp xác định khối lượng dịch nhiều hay ít.
c. Các bệnh van tim:
· Nghe tim có thể phát hiện được các tổn thương van tim.
· Siêu âm Doppler tim có ích trong việc đánh giá chính xác tổn thương của các van tim.
d. Viêm cơ tim cấp:
· Rất dễ nhầm với NMCT cấp.
· Tiền sử có thể có các dấu hiệu nhiễm trùng mới xảy ra.
· Có thể kèm theo các rối loạn nhịp nặng nề.
e. Các bệnh khác:
· Giai đoạn cuối của bệnh cơ tim giãn, bệnh cơ tim phì đại.
· Rối loạn nhịp nặng: điện tâm đồ giúp xác định chẩn đoán.
· Nhồi máu phổi gây suy chức năng thất phải cấp: bệnh nhân đau ngực, ho máu, khó thở nhiều, chụp phim có thể thấy đám mờ.
III. Điều trị
A. Các biện pháp chung
1. Nhanh chóng xác định tình trạng sốc tim của bệnh nhân, loại trừ các nguyên nhân khác gây ra huyết áp thấp.
2. Bệnh nhân cần được nằm ở khoa điều trị tích cực.
3. Ôxy: cần được cung cấp đầy đủ, nếu bệnh nhân tự thở tốt có thể cho thở qua đường mũi, nếu bệnh nhân có rối loạn nhịp thở hoặc suy hô hấp nặng thì cần đặt nội khí quản và cho thở máy đúng chế độ.
4. Thiết lập một đường truyền tĩnh mạch.
5. Đặt catherter tĩnh mạch trung tâm theo dõi, tốt nhất là có Swan-Ganz để theo dõi cung lượng tim và áp lực động mạch phổi bít.
6. Theo dõi bão hoà ôxy động mạch.
7. Theo dõi lượng nước tiểu (đặt thông đái).
8. Đảm bảo tốt thể tích tuần hoàn sao cho áp lực nhĩ phải từ 10-14 mmHg và PAWP từ 18-20 mmHg.
9. Kiểm soát tốt các rối loạn nhịp tim kèm theo nếu có (nhanh thất: sốc điện, nhịp chậm quá: đặt máy tạo nhịp).
10. Kiểm soát các rối loạn thăng bằng kiềm toan và nước điện giải.
11. Dùng các thuốc vận mạch (xem phần sau).
12. Dùng các biện pháp hỗ trợ cơ học tuần hoàn (phần sau).
B. Theo dõi huyết động
Trong điều trị sốc tim, theo dõi huyết động là yếu tố quyết định để điều chỉnh và can thiệp kịp thời.
C. Các thuốc
1. Dobutamine:
· Là một catecholamin tổng hợp, có tác dụng trội trên bêta 1 giao cảm làm tăng sức co bóp cơ tim và tăng nhịp tim phần nào, ít ảnh hưởng đến co mạch, loạn nhịp và dòng máu đến thận.
· Là thuốc lựa chọn hàng đầu trong điều trị sốc tim, chỉ định tối ưu khi huyết áp còn > 80 mmHg. Liều dùng: 2 - 5 mg/kg/phút.
Bảng 5-2. Các thuốc dùng trong sốc tim.
|
Thuốc |
Liều thông thường |
Tác dụng phụ |
|
Dobutamine |
5-15 mg/kg/phút truyền TM. |
Quen thuốc, phải tăng liều dần. |
|
Dopamine |
2-20 mg/kg/phút, truyền TM. |
Làm tăng nhu cầu ôxy cơ tim. |
|
Noradrenalin |
2-16 mg/kg/phút, truyền TM. |
Co mạch ngoại vi và mạch tạng. |
|
Nitroglycerin |
10 mg/phút, tăng dần liều mỗi 10 mcg trong 10 phút nếu không đáp ứng. |
Đau đầu, tụt huyết áp. |
|
Nitroprussiat |
10 mg/phút, có thể tăng 5 mg mỗi 10 phút. |
Đau đầu, tụt huyết áp, ngộ độc cyanid. |
|
Amrinone |
0,75 mg/kg tiêm TM trong 2 phút sau đó truyền TM 5-10 mg/kg/phút. |
Giảm tiểu cầu máu. |
|
Milrinone |
Tiêm TM 50mcg trong 10 phút sau đó truyền TM 0,375 - 0,750 mg/kg/phút. |
Rối loạn nhịp thất. |
|
Furosemide |
20 - 160 mg tiêm TM. |
Hạ kali máu, magiê máu. |
|
Bumetanide |
1-3 mg tiêm TM. |
Nôn, chuột rút. |
2. Dopamine:
a. Là 1 catecholamin tự nhiên, có tác dụng trên các thụ thể giao cảm tuỳ theo liều. Với liều thấp (2-5 mg/kg/ph) chủ yếu tác dụng trên thụ thể dopamine làm giãn mạch thận, tăng dòng máu đến thận và làm tăng thể tích nhát bóp của tim. Với liều trung bình (5-15 mg/kg/phút) chủ yếu kích thích b1 giao cảm làm tăng sức co bóp cơ tim và tăng nhịp tim. Với liều cao 15 - 20 mg/kg/phút sẽ có tác dụng kích thích a giao cảm gây co mạch ngoại vi mạnh.
b. Chỉ định tốt khi huyết áp tâm thu < 80 mmHg, liều dùng từ 2-20 mg/kg/phút, tùy theo đáp ứng.
3. Noradrenalin:
a. Cũng là một catecholamin tự nhiên với tác dụng mạnh trên a giao cảm gây co mạch nhiều.
b. Nên có chỉ định khi HA tâm thu < 70 mmHg và liều dùng từ 2-16 mg/kg/phút.
4. Các thuốc giãn mạch:
a. Các thuốc này chỉ dùng khi đã duy trì được con số HA ở mức ổn định.
b. Các thuốc này gây giãn mạch nên làm giảm tiền gánh và hậu gánh cho tim, do đó rất có lợi khi bị NMCT cấp hoặc các suy tim cấp kèm theo.
c. Các thuốc thường dùng là: Nitroglycerin dạng truyền hoặc Nitroprussiad với liều bắt đầu từ 10 mg/phút.
5. Các thuốc trợ tim:
a. Không nên dùng Digitalis trong NMCT cấp có sốc tim dù có suy thất trái nặng vì thuốc này làm tăng nguy cơ bị loạn nhịp và tăng tỷ lệ tử vong.
b. Trong các trường hợp khác khi có suy tim do bệnh van tim hoặc bệnh cơ tim mà có kèm rung nhĩ nhanh thì Digitalis rất nên dùng.
c. Các thuốc làm tăng sức co bóp cơ tim do ức chế phosphodiesterase (Milrinone, Amrinone) có thể dùng trong trường hợp có suy tim nặng.
6. Các thuốc lợi tiểu:
a. Các thuốc lợi tiểu làm giảm áp lực đổ đầy thất trái và nên dùng khi có suy tim mà có tăng khối lượng tuần hoàn và đã khống chế được huyết áp.
b. Thường dùng là Furosemide, Bumetanid tiêm tĩnh mạch.
D. Hỗ trợ tuần hoàn bằng cơ học
Khi các thuốc dùng tỏ ra ít đáp ứng hoặc thất bại, cần cân nhắc sớm việc dùng các biện pháp hỗ trợ cơ học đặc biệt khi cần phải can thiệp ĐMV hoặc mổ cầu nối.
1. Bơm bóng ngược dòng trong động mạch chủ (Intra - Aortic Balloon Counterpulsation Pump - IABP):
a. Dùng một quả bóng to và dài đặt trong ĐMC từ đoạn trên của ĐMC xuống cho đến tận ĐMC bụng trước chỗ chia ra động mạch chậu. Việc bơm bóng và làm xẹp nhờ khí heli do một máy bơm ở ngoài nối với bóng và làm việc theo chu chuyển của tim. Bóng sẽ được bơm phồng lên trong thời kỳ tâm trương và làm xẹp đi trong thời kỳ tâm thu, do vậy sẽ làm tăng dòng máu đến ĐMV trong thời kỳ tâm trương và chủ yếu làm giảm áp lực hậu gánh trong kỳ tâm thu nên làm giảm gánh nặng cho tim.
b. Chống chỉ định khi có hở chủ nặng, tách thành động mạch chủ, bệnh lý mạch ngoại vi.
c. Các nghiên cứu cho thấy, từ khi ra đời loại bóng bơm này đã làm giảm đáng kể tỷ lệ tử vong do sốc tim.
2. Máy tim phổi nhân tạo chạy ngoài (Hemopump): đang được thử nghiệm và cho kết quả khá tốt. Ngày nay, một số trung tâm còn có loại máy xách tay rất tiện lợi.
E. Điều trị nguyên nhân
1. NMCT cấp: Khi sốc tim xảy ra thì các biện pháp tái tưới máu ĐMV càng tỏ ra cấp thiết:
a. Thuốc tiêu huyết khối: chưa chứng minh được làm giảm tỷ lệ tử vong trong NMCT cấp có sốc tim (nghiên cứu GISSI-1, GUSTO-1), tuy nhiên nếu không có chống chỉ định nên cho thuốc tiêu huyết khối vì làm cải thiện được dòng chảy của ĐMV đáng kể nếu bệnh nhân sống sót. Nên dùng rt-PA hơn là dùng Streptokinase.
b. Can thiệp ĐMV: Nhiều nghiên cứu đã chứng minh can thiệp ĐMV khi có sốc tim làm giảm tỷ lệ tử vong và phục hồi sốc tim nhanh. Tuy nhiên can thiệp chỉ đạt kết quả tối ưu khi có các biện pháp khác hỗ trợ tốt và đòi hỏi thủ thuật can thiệp phải được tiến hành một cách nhanh chóng bởi nhóm người làm có kinh nghiệm (nghiên cứu SHOCK, SMASH). Can thiệp ĐMV trong sốc tim sẽ có thể ít tác dụng nếu quá muộn (>36 giờ) hoặc bệnh nhân cao tuổi (>75 tuổi) (theo khuyến cáo rút ra từ nghiên cứu SHOCK).
c. Mổ làm cầu nối chủ-vành: Đặc biệt có ý nghĩa khi có các biến chứng cơ học kèm theo như hở hai lá cấp do đứt dây chằng, thông liên thất...
2. Các nguyên nhân khác: cần được điều trị tích cực theo nguyên nhân:
a. Bệnh nhân có ép tim cấp phải xác định và chọc dịch ngay.
b. Bệnh nhân có bệnh van tim cần được phẫu thuật sửa hoặc thay van tim.
c. Viêm cơ tim cấp hoặc bệnh cơ tim vẫn còn là vấn đề nan giải, việc điều trị còn nhiều khó khăn, chủ yếu vẫn là điều trị triệu chứng.
Tài liệu tham khảo
1. Antman E. Braunwald E. Acute Myocardial Infarction. In Braunwald E ed, Heart Disease, a textbook of cardiovascular medicine, 5th edition WB Saunders Philadephia, 1997.
2. Barron HW, Pirzada SR, Lomnitz Dj et al. Use of IABP in patients with AMI complicated by cardiogenic shock. J Am Coll Cardiol 1998;31.
3. Eagle and Guyton et al.ACC/AHA Guidelines for Coronary Artery Bypass Graft Surgery surgery JACC Vol. 34, No. 4, October 1999:1262-347 Recommendations of the ACC/AHA Task Force in order to decrease morbidity and mortality in patients undergoing CABG. Circulation 1999;100:1464-1480.
4. Goldstein JA, Barzilai B, Rosamond TL, Eisenberg PR, Jaffe AS. Determinants of hemodynamic compromise with severe right ventricular infarction. Circulation 1990;82:359-368.
5. Hasdai D, Holmes DR Jr, Califf RM, et al. Cardiogenic shock complicating AMI: Predictors of death. Am Heart J 1999;138:21-31.
6. Hochman JS, Buller C, Sleeper L et al. for the SHOCK Investigators. Cardiogenic shock complicating AMI-Etiologies, management and outcome: A report from the SHOCK trial registry. J Am Coll Cardiol 2000; 36:1063-70.
7. Hochman JS, Sleeper LA, Webb JG, et al. Early revascularization in acute myocardial infarction complicated by cardiogenic shock. SHOCK Investigators. Should We Emergently Revascularize Occluded Coronaries for Cardiogenic Shock. N Eng J Med 1999; 341: 625-634.
8. Kinch JW, Ryan TJ. Right ventricular infarction. N Engl J Med 1994;330:1211-1217.
9. Kosuge M, Kimura K. Ishikawa T et al. Implications of the absence of ST-segment elevation in lead V4R in patients who have inferior wall AMI with right ventricular involvement Clin Cardiol 2001; 24:225-230.
10. Menon V, Slater J, White H, et al. AMI complicated by systemic hypoperfusion without hypotension. A report from the SCHOCK trial registry. Am J Med 2000; 108:374-80