| Chỉ mục bài viết |
|---|
| Dẫn lưu màng phổi |
| 2 |
| Tất cả các trang |
Mục tiêu:
-Trình bày định nghĩa, chỉ định, mục đích, phân loại và nhắc lại giải phẫu của dẫn lưu màng phổi.
-Trình bày các cách chọc dò khí và dịch bằng kim.
-Trình bày kỹ thuật dẫn lưu màng phổi bằng ống thông.
-Trình bày cách săn sóc sau mổ
1. Đại cương:
Trả lại áp suất cho khoang màng phổi.
2. Định nghĩa :
Dẫn lưu màng phổi là một kỹ thuật ngoại khoa nhằm đặt ống thông vào trong khoang màng phổi để thoát chất khí hay dịch hiện diện bất thường trong khoang màng phổi ra một hệ thống bình kín không hút hoặc có hút.
3. Chỉ định ;
Tràn khí màng phổi, tràn dịch màng phổi (thanh dịch, máu, mủ)
Vừa tràn khí vừa tràn dịch
Sau phẩu thuật có can thiệp lồng ngực
Mở thực quản có liên quan ngực bụng.
4. Mục đích :
4.1. Dẫn lưu mủ ra khỏi màng phổi
4.2. Qua ống dẫn lưu có thể rút không khí và giúp cho phổi có thể nở giãn ra được và giải quyết được túi cặn màng phổi.
5. Nhắc lại giải phẩu :
Phổi nằm trong lồng ngực
Màng phổi có 2 lá, bình thường nằm sát nhau, khoảng giữa có một chất dịch giúp 2 lá có thể trượt lên nhau. Lá tạng và lá thành bên trái phiá trước xuống đến khoảng liên sườn 9. Đáy phổi khoảng gian sườn 7 phiá trước.
- Phía sau màng phổi xuống đến liên sườn 12, đáy phổi xuống đến liên sườn 11.
- Góc sườn hoành phiá sau thấp hơn phiá trước.
- Hô hấp có 2 thì: hít vào và thở ra.
- Áp lực phế nang ở thì hít vào khoảng -3 mmHg. Hít vào tối đa xuống đến – 80 mmHg. Thở ra tối đa khoảng + 100 mmHg.
- Trong khoang màng phổi thường xuyên hiện diện một áp lực âm, trung bình từ – 10 đến – 15 mmHg. Áp lực này giữ hai lá thành và lá tạng dính vào nhau.
6. Phân loại :
Dẫn lưu khí bằng kim
Dẫn lưu dịch bằng kim
Dẫn lưu dịch bằng ống thông màng phổi
7. Dụng cụ :
Dụng cụ gây tê : thuốc tê, ống tiêm
Dụng cụ mổ : dao, kéo, kềm, banh, kim, chỉ, khăn mổ, găng...
Dụng cụ dẫn lưu : ống dẫn lưu kích thước tùy kỹ thuật và tùy bệnh nhân, hệ thống dẫn lưu kín, máy hút (nếu cần).



8. Kỹ thuật :
8.1. Chọc hút dẫn lưu khí bằng kim. Chỉ định trong xử trí khẩn cấp tràn khí màng phổi áp lực cao.
- Bệnh nhân ở tư thế đầu hơi cao.
- Sát trùng da vị trí dẫn lưu, thường người ta chọn liên sườn 2 hay 3 trên đường trung tròn. Mang găng và trải khăn vô trùng. Gây tê tại chổ,
- Dùng kim chọc dò (angiocath) số 14, nên đâm vào chính giữa khoảng liên sườn để tránh các mạch máu liên sườn vùng này.
- Khi bệnh nhân đã ổn định nên thay thế kim chọc dò này bằng hệ thống dẫn lưu ngực kín.
-Trong những tràn khí màng phổi đơn giản, cách chọc kim hút như trên gắn vào máy hút hay hệ thống dẫn lưu bình ngập nước cũng đủ cho kết quả tốt, tuy nhiên, nay thay thế bằng một ống dẫn lưu màng phổi nếu tình trạng tràn khí áp lực cao tiếp tục diễn tiến.
-Rút kim chọc khi bệnh nhân đã ổn định. Xem xét khả năng tiếp tục đặt ống dẫn lưu màng phổi nếu cần thiết.
8.2. Chọc hút dịch màng phổi bằng kim :
•Bệnh nhân ngồi trên giường tì nhẹ cùi chỏ tay lên bàn hoặc có thể ngồi trên ghế dựa, hay tay tì lên lưng ghế.
•Vị trí chọc là nơi thấp nhất của màng phổi, thông thường hay chọn liên sườn 7 đường nách sau.
•Đánh dấu nơi cần chọc, sát khuẩn và trải khăn. Đội mủ, khẩu trang, mang găng mặc áo choàng mổ.
•Gây tê bờ trên xương sườn dưới bằng thuốc tê
•Chọc kim vào khoảng liên sườn đã chọn, ngay sát bờ trên xương sườn dưới để tránh va chạm vào bó mạch thần kinh liên sườn. Bộ chọc dò có van một chiều cho phép gắn vào máy hút khi cần thiết, gồm catheter và kim chọc. Khi đã chọc kim vào, đẩy catheter vào thêm, cố định catheter, rút kim và ống tiêm, nối catheter vào hệ thống hút. Khi bệnh nhân hít thở sâu, ho hay thay đổi tư thế có thể thúc đẩy quá trình dẫn lưu.
•Chụp X Quang kiểm tra sau chọc
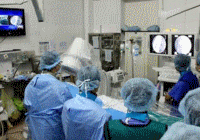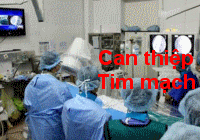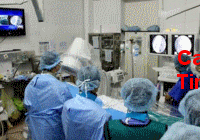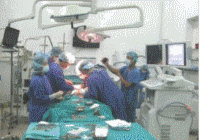
8.3. Đặt ống dẫn lưu màng phổi (ODLMP):
8.3.1. Chỉ định và các điểm cần lưu ý:
- Ống dẫn lưu màng phổi được đặt ở các bệnh nhân chấn thương ngực có tích tụ khí hoặc máu trong màng phổi, sau các phẫu thuật trong lồng ngực, tràn mủ màng phổi, tràn khí màng phổi hoặc tự phát sau tràn dịch màng phổi ác tính. Một trong số những chỉ định trên có thể chỉ cần thực hiện chọc dò bằng kim như đã mô tả ở phần trên hay chỉ cần theo dõi nếu bệnh nhẹ.
- Thông thường người ta chỉ cần đặt một ODLMP. Khi có dò khí và dịch lượng nhiều cần phải đặt 2 ống. Ống thứ hai đặt vào một khoang liên sườn riêng, tuỳ thuộc vào chất cần dẫn lưu
8.3.2. Tiến hành:
- Bệnh nhân nằm tư thế đầu hơi cao. Tay bên phổi bệnh đưa lên đầu.
- Ống dẫn lưu màng phổi có thể được đặt nhanh chóng và an toàn qua khoang liên sườn 5 hay 6 trên đường nách giữa. Vùng này tránh được thần kinh và cơ lớn nằm dưới.
- Sát trùng da, mặc áo, khẩu trang, mang găng và trải khăn vô trùng.
-Gây tê rộng từng lớp: da, cơ liên sườn và màng phổi
-Rạch da chừng 3cm trên khoang liên sườn dưới một khoang liên sườn định đặt ống vào, ví dụ rạch da LS6 nếu muốn vào khe LS5.
-Dùng Kelly bóc tách tạo một đường hầm từ chỗ rạch da vào khoang liên sườn định đặt ống. Đục thủng màng phổi bằng đầu Kelly đã được kẹp lại. Xoay Kelly nhẹ nhàng để mở rộng lỗ. Trong dẫn lưu mủ người ta không tạo đường hầm mà đi ngay vào cùng khoang liên sườn rạch ra.
- Lấy Kelly ra, dùng ngón tay trỏ đưa vào để nong rộng thêm và lấy đi máu cục cũng như gỡ các chỗ dính. Khi ngón tay ở trong khoang màng phổi sẽ có cảm giác phổi đang thở.
- Rút ngón tay ra và đưa ống dẫn lưu màng phổi đã được kẹp bằng Kelly ở đầu ống vào trong khoang màng phổi. Thường dùng ống dẫn lưu cỡ 36F trong tràn khí màng phổi và dẫn lưu mủ.
- Kiểm tra lại xem tất cả các lỗ của thành ống dẫn lưu đã lọt vào khoang màng phổi hết chưa. Khâu cố định ống dẫn lưu, phải đảm bảo chỗ ống dẫn lưu ra ngoài da được kín hoàn toàn
- Nối vào hệ thống dẫn lưu kín. Băng kín vết mổ.
9. Săn sóc sau mổ :
9.1. Yêu cầu:
- Dẫn lưu toàn bộ dịch hoặc khí ra ngoài một cách đều đặn.
- Không cho không khí lọt vào trong khoang màng phổi.
- Đề phòng sự nhiễm khuẩn thứ phát qua đường vết mổ.
- Làm cho phổi nở ra lại hoàn toàn để không cho xảy ra ổ cặn màng phổi, nguyên nhân của nhiều biến chứng về sau.
9.2. Săn sóc sau mổ:
- Kẹp ống thông cho thật chắc trước khi chuyển bệnh nhân từ bàn mổ sang giường bệnh.
- ODLMP không bao giờ được để tiếp xúc trực tiếp với áp lực khí quyển vì sẽ làm tràn khí màng phổi toàn phần.
- ODLMP nên được nối vào hệ bình dẫn lưu ngập nước hay hệ thống máy hút lồng ngực. Dùng hệ bình ngập nước khi chỉ có lượng ít dịch hoặc khí, còn với một lượng đáng kể thì hệ máy hút có hiệu quả hơn.
- Trong hệ bình dẫn lưu ngập nước, đầu tận cùng của ODLMP ngập trong nước của bình khoảng 1-2cm. Bình luôn đặt thấp hơn ngực của bệnh nhân ít nhất là 15cm. Khi bệnh nhân hít vào, áp lực âm màng phổi tăng lên, nước trong bình chưá đi vào ODL, ngăn cản khí tràn ngược vào MP. Khi bệnh nhân thở ra hoặc ho, khí sẽ từ trong khoang MP qua ống thông vào bình và bay đi. Như vậy, bình đóng vai trò như hệ van một chiều cho phép khí thoát khỏi màng phổi.
- Hệ máy hút dẫn lưu như hệ ba bình cổ điển hoặc máy Pleurevac. Thường áp lực hút vào khoảng 15-20cm nước đủ làm nổi bọt khí nhẹ qua ống giới hạn áp lực âm (ống b trong bình vẽ) Hệ thống này là một hệ áp lực thấp, hút chậm, nhưng đủ dùng trong hầu hết các trường hợp, hệ cho phép tách riêng thể tích dẫn lưu, có một áp lực hút hằng định không gây tổn thương cho các mô.
- Không nên kẹp ODLMP, nhất là khi tràn khí vẫn còn tiếp diễn để tránh xảy ra TKMP áp lực cao. Hệ thống ODL cũng nên đặt thấp hơn giường bệnh nhân nhằm tránh các chất dẫn lưu trào ngược vào trong khoang màng phổi.
- Mỗi 15 phút nắn bóp ống thông từ sát thành ngực bệnh nhân ra ngoài để tránh hiện tượng nghẹt ống.
- Ước lượng xem lượng dịch trong 24 giờ, màu sắc, tính chất. Nếu thấy máu tươi nhiều thì phải mở lồng ngực để cầm máu.
- Sử dụng các loại thuốc giảm đau và kháng sinh dự phòng.
- Theo dõi hệ thống bình siphonage có hoạt động không. Hàng ngày theo dõi sự hoạt động của ống dẫn lưu, kiểm tra xem có bị tắc hay không bằng cách nhìn lên sự di chuyển của cột nước ở trong ống thủy tinh. Nếu mực nước đứng yên, không di chuyển lúc người bệnh thở mạnh hoặc ho, nghĩa là ống dẫn lưu bị tắc, cần phải thay cái khác.
- Không có các thời biểu cứng nhắc cho việc rút ODL. Rút khi phổi đã nở tốt, tràn khí đã được giải quyết, dịch màng phổi đã ổn, không còn dò khí nữa.
- Chụp X Quang để kiểm tra trước khi rút ống dẫn lưu.
- Rút ODLMP khi bệnh nhân hít sâu và làm nghiệm pháp Valsalva để giảm nguy cơ khí trở ngược vào khoang màng phổi. Dùng gạc có tẩm vaseline giữ chặt trên ống khi rút. Động tác rút ống nhanh chóng và nhẹ nhàng. Gạc khô được đặt trên gạc vaseline trong vòng 12-24 giờ và băng dính vào thành ngực bằng băng keo.
Indications
-
Pneumothorax
- Open or closed
- Simple or tension
-
Hemopneumothorax
-
Hydrothorax
-
Patients with penetrating chest wall injury who are intubated or about to be intubated
-
Considered for those about to undergo air transport who are at risk for pneumothorax
Contraindications
-
The need for emergent thoracotomy is an absolute contraindication to tube thoracostomy.
-
Relative contraindications include the following:
- Coagulopathy
- Pulmonary bullae
- Pulmonary, pleural, or thoracic adhesions
- Loculated pleural effusion or empyema
- Skin infection over the chest tube insertion site
Equipment
-
Chest tube drainage device with water seal (autotransfuser unit is an option)
- Suction source and tubing
- Sterile gloves
- Preparatory solution
- Sterile drapes
- Surgical marker
- Lidocaine 1% with epinephrine
- Syringes, 10-20 mL (2)
- Needle, 25 gauge (ga), 5/8 in
- Needle, 23 ga, 1.5 in; or 27 ga, 1.5 in; for instilling local anesthesia
- Blade, No. 10, on a handle
- Large and medium Kelly clamps
- Large curved Mayo scissors
- Large straight suture scissors
- Silk or nylon suture, 0 or 1-0
- Needle driver
- Vaseline gauze
- Gauze squares, 4 x 4 in (10)
- Sterile adhesive tape, 4 in wide
- Chest tube of appropriate size
- Man - 28-32F
- Woman - 28F
- Child - 12-28F
- Infant - 12-16F
- Neonate - 10-12F
Technique
-
Obtain informed consent from the patient or patient’s representative.
-
Assemble the drainage system and connect it to the suction source. The appearance of bubbles in the water chamber is a sign that the chest tube drainage device is functioning properly.
-
Position the patient as described above.
-
Identify the patient using two identifiers (eg, name and date of birth). If possible, match the patient's identifiers at his or her bed side with the identifiers present on a chest x-ray or CT scan that was recently performed (preferably, one performed at the patient's bed side). Clearly mark the site of chest tube insertion (right or left).
-
Identify the fifth intercostal and the midaxillary line.
- The skin incision is made in between the midaxillary and anterior axillary lines over a rib that is below the intercostal level selected for chest tube insertion.
- A surgical marker can be used to better delineate the anatomy.
-
Wear sterile gloves, gown, hair cover, and goggles or face shield, and apply sterile drapes to the area.
-
Administer analgesia.
- Administer a systemic analgesic (unless contraindicated).
- Use the 25-ga needle to inject 5 mL of the local anesthetic solution into the skin overlying the initial skin incision, as shown below.
 Local anesthesia.
Local anesthesia. - Use the longer needle (23 or, preferably, 27 ga) to infiltrate about 5 mL of the anesthetic solution to a wide area of subcutaneous tissue superior to the expected initial incision. Redirect the needle to the expected course of the chest tube (following the upper border of the rib below the fifth intercostal space), and inject approximately 10 mL of the anesthetic solution into the periosteum (if bone is encountered), intercostal muscle, and the pleura.
- Aspiration of air, blood, pus, or a combination thereof into the syringe confirms that the needle entered the pleural cavity.
-
Adding more local anesthetic to the intercostal muscles and pleura at this time is recommended.
-
Use a closed large Kelly clamp to pass through the intercostal muscles and parietal pleura and enter into the pleural space, as shown.
 A closed and locked Kelly clamp is used to enter the chest wall into the pleural cavity. Make sure to guide the clamp over the upper margin of the rib.
A closed and locked Kelly clamp is used to enter the chest wall into the pleural cavity. Make sure to guide the clamp over the upper margin of the rib.
- This maneuver requires some force and twisting motion of the tip of the closed Kelly clamp.
- This motion should be done in a controlled manner so the instrument does not enter too far into the chest, which could injure the lung or diaphragm.
- Upon entry into the pleural space, a rush of air or fluid should occur.
-
The Kelly clamp should be opened (while still inside the pleural space) and then withdrawn so that its jaws enlarge the dissected tract through all layers of the chest wall as shown. This facilitates passage of the chest tube when it is inserted.
 Once the Kelly clamp enters the pleural cavity, the clamp should be opened to further enlarge the opening.
Once the Kelly clamp enters the pleural cavity, the clamp should be opened to further enlarge the opening. -
Use a sterile, gloved finger to appreciate the size of the tract and to feel for lung tissue and possible adhesions, as shown in the image below. Rotate the finger 360º to appreciate the presence of dense adhesions that cannot be broken and require placement of the chest tube in a different site, preferably under fluoroscopy (ie, by interventional radiology).
 A finger is used to palpate the tract and feel for adhesions before insertion of the chest tube.
A finger is used to palpate the tract and feel for adhesions before insertion of the chest tube. -
Measure the length between the skin incision and the apex of the lung to estimate how far the chest tube should be inserted.
- If desired, place a clamp over the tube to mark the estimated length.
- Some prefer to clamp the tube at a distal point, memorizing the estimated length.
-
Grasp the proximal (fenestrated) end of the chest tube with the large Kelly clamp and introduce it through the tract and into the thoracic cavity as shown.
 The proximal end of the chest tube is held with a Kelly clamp that is used to guide the chest tube through the tract. The distal end of the chest tube should always be clamped until it is connected to the drainage device.
The proximal end of the chest tube is held with a Kelly clamp that is used to guide the chest tube through the tract. The distal end of the chest tube should always be clamped until it is connected to the drainage device. -
Release the Kelly clamp and continue to advance the chest tube posteriorly and superiorly. Make sure that all of the fenestrated holes in the chest tube are inside the thoracic cavity.
-
Connect the chest tube to the drainage device as shown (some prefer to cut the distal end of the chest tube to facilitate its connection to the drainage device tubing). Release the cross clamp that is on the chest tube only after the chest tube is connected to the drainage device.
 Connection of the chest tube to a drainage system.
Connection of the chest tube to a drainage system. -
Before securing the tube with stitches, look for a respiration-related swing in the fluid level of the water seal device to confirm correct intrathoracic placement.
-
Secure the chest tube to the skin using 0 or 1-0 silk or nylon stitches, as depicted below.
 A 0 or 1-0 silk or nylon suture is used to secure the chest tube to the skin.
A 0 or 1-0 silk or nylon suture is used to secure the chest tube to the skin.
- Securing sutures: Two separate through-and-through, simple, interrupted stitches on each side of the chest tube are recommended. This technique ensures tight closure of the skin incision and prevents routine patient movements from dislodging the chest tube.
- Each stitch should be tightly tied to the skin, then wrapped tightly around the chest tube several times to cause slight indentation, and then tied again.
- Sealing suture: A central vertical mattress stitch with ends left long and knotted together can be placed to allow for sealing of the tract once the chest tube is removed.
-
Create an occlusive dressing to place over the chest tube by turning regular gauze squares (4 x 4 in) into Y-shaped fenestrated gauze squares and using 4-in adhesive tape to secure them to the chest wall, as shown below. Make sure to provide enough padding between the chest tube and the chest wall.
 Preparation of a Y-shaped fenestrated drain gauze from regular gauze (4 x 4 in).
Preparation of a Y-shaped fenestrated drain gauze from regular gauze (4 x 4 in). Apply support gauze dressing around the chest tube and secure it to the chest wall with 4-in adhesive tape.
Apply support gauze dressing around the chest tube and secure it to the chest wall with 4-in adhesive tape. -
Strap the emerging chest tube on to the lower trunk with a "mesentry" fold of adhesive tape, as this avoids kinking of the tube as it passes through the chest wall. It also helps reduce wound site pain and discomfort for the patient. All connections are then taped in their long axis to avoid disconnections.
Complications
Minor complications of thoracostomy tube placement such as unresolved/reaccumulation of pneumothorax or misplacement of the tube (too deep/kinked) are common and approach approximately 30%.[11]
- Improper placement
- Horizontal (over the diaphragm) - Acceptable for hemothorax; should be repositioned for pneumothorax (See the image below.) The chest tube is angulated, overlying the diaphragm.
- Subcutaneous - Must be repositioned
- Placed too far into the chest (against the apical pleura) - Should be retracted
- Placed into the abdominal space - Should be removed
- Bleeding
- Local - Usually responds to direct pressure
- Hemothorax (lung vs intercostal artery injury) - Might require thoracotomy if it does not resolve spontaneously
- Hemoperitoneum (liver or spleen injury) - Requires emergent laparotomy
- Organ penetration (usually requires surgical repair)
- Stomach, colon, or diaphragm - Occurs as a result of unrecognized diaphragmatic hernia
- Lung - Occurs as a result of pleural adhesions or use of a thoracostomy tube trocar
- Liver or spleen – See hemoperitoneum above
- Tube dislodgement
- Empyema - Chest tube (foreign object) could introduce bacteria into the pleural space
- Retained pneumothorax or hemothorax - Might require insertion of a second chest tube