Suy tim là diễn biến cuối cùng của nhiều bệnh tim mạch, làm giảm hoặc mất hẳn sức lao động của bệnh nhân và là một trong những nguyên nhân chính dẫn đến tử vong. Các thống kê trên thế giới cho thấy trong 2 thập kỷ qua, tử vong do các bệnh thiếu máu cơ tim và tai biến mạch máu não đã giảm đáng kể trong khi tử vong do suy tim lại thấy ngày càng tăng. Nhiều tài liệu cho thấy 6 năm sau triệu chứng đầu tiên của suy tim, không còn quá 35% số bệnh nhân sống sót và nói chung một nửa số bệnh nhân suy tim bị đột tử. Trong vòng 30 năm qua, với những hiểu biết sâu về siêu cấu trúc và chuyển hóa tế bào cơ tim, về sinh lý co cơ, người ta ngày càng hiểu sâu hơn về suy tim và đã thay đổi rất nhiều chiến thuật điều trị.
Định nghĩa:
Cho đến nay, các công trình nghiên cứu đều khẳng định tổn thương trung tâm trong suy tim là suy giảm sức co bóp cơ tim nên ngời ta đã định nghĩa suy tim là trạng thái bệnh lý trong đó rối loạn chức năng co bóp của cơ tim làm cho tim mất khả năng cung cấp máu theo nhu cầu của cơ thể, lúc đầu khi gắng sức và sau đó cả lúc nghỉ ngơi.
II. SINH BỆNH LÝ TRONG SUY TIM
1. Tim được coi như một cái bơm nhận máu từ hệ tĩnh mạch và tống máu đi qua động mạch. Chức năng huyết động được thể hiện bằng cung lượng tim (hay chỉ số tim lít/phút/m2) phụ thuộc vào 4 yếu tố:
- Tiền gánh thể hiện bằng thể tích hoặc áp lực máu cuối thì tâm trương của thất. Tiền gánh phụ thuộc vào lượng máu tĩnh mạch đổ về và độ giãn của thất.
- Hậu gánh là sức cản mà cơ tim gặp phải khi co bóp tống máu, đứng hàng đầu là sức cản ngoại vi.
- Sức co bóp cơ tim.
- Tần số tim.
|
Sức co bóp cơ tim
↓
Tiền gánh → Cung lượng tim ← Hậu gánh
↑
Tần số tim
|
Suy tim xảy ra khi có giảm sức co bóp cơ tim, suy tuần hoàn xảy ra khi có rối loạn các yếu tố huyết động khác nhưng nếu tăng tiền gánh hoặc tăng hậu gánh kéo dài thì sẽ làm tổn thương đến cơ tim, dẫn đến suy giảm chức năng co bóp cơ tim và gây suy tim.
Chức năng co bóp cơ tim có cơ sở giải phẫu là các đơn vị co cơ trong tế bào cơ tim: tốc độ co cơ phụ thuộc vào mức năng lượng được giải phóng nhờ hoạt tính ATPase trong myosin, lực tối đa đạt được trong thì co cơ đồng thể tích phụ thuộc vào số lượng ion calci tới phức hợp đó, ion calci gắn với hệ troponin - tropomyosin để làm thay đổi cấu trúc của troponin và tạo điều kiện cho actin tiếp xúc trực tiếp với myosin để làm co sợi cơ.
Trong suy tim, do giảm sức co bóp cơ tim nên cung lượng tim giảm, huyết áp thấp, thể tích máu cuối thì tâm trương tăng, dẫn tới ứ máu trong thất rồi trong nhĩ và cuối cùng là ứ máu phía trước tim. Cơ thể phản ứng lại bằng một loạt cơ chế thích ứng tại tim và ngoài tim để cố gắng giữ được cung lượng tim và huyết áp ở mức bình thường và nhất là bảo đảm cung lượng máu cho những khu vực cần ưu tiên như não và vành.
a. Các cơ chế thích ứng tại tim:
- Giãn thất: giãn thất là phản ứng đầu tiên để tránh quá tăng áp lực cuối tâm trương của thất; giãn thất sẽ làm kéo dài các sợi cơ tim và theo định luật Starling sẽ làm tăng sức co bóp của các sợi cơ tim nếu dự trữ co cơ vẫn còn. Tuy nhiên về lâu dài do giãn thất:
. Thất sẽ to ra.
. Xuất hiện tiếng ngựa phi do máu dồn mạnh vào thất đã giãn to, có thể có tiếng thổi tâm thu do hở van chức năng.
. Có các triệu chứng của ứ máu phía trên thất trái như khó thở, xuất hiện rên ầm ở 2 nền phổi hoặc trên thất phải như tĩnh mạch cổ nổi to, gan to, phù ...
- Phì đại thất: tăng tiền gánh và tăng hậu gánh kéo dài sẽ kích thích cơ tim tăng sinh tổng hợp protein để tạo nên các đơn vị co cơ mới. Cơ tim dày ra nhiều hay ít tùy theo nguyên nhân gây nên suy tim:
. Nếu do cản trở tống máu thì cơ tim dày nhiều và chỉ giãn về sau khi suy tim đã rõ.
. Nếu do tăng cung lượng tim như hở van hai lá thì dày thất sẽ xảy ra song song với giãn thất.
. Nếu do bệnh cơ tim nguyên phát, có thể giãn đơn thuần hay kèm theo dày thất.
Phì đại thất sẽ làm cho tăng công của cơ tim, tăng mức tiêu thụ oxy, giảm dự trữ vành và làm cho thất to ra.
- Tăng cường tính giao cảm: hệ thần kinh giao cảm được kích thích, catecholamin từ các đầu tận cùng các sợi giao cảm hậu hạch được tiết ra làm tăng sức co bóp cơ tim và tăng tần số tim. Các nghiên cứu cho đến nay đều thấy nồng độ catecholamin máu tăng nhiều trong suy tim và càng tăng khi suy tim càng nặng (Chidsey và cs 1965, Cohn và cs 1984, Thomas và cs 1987). Tăng sức co bóp cơ tim làm tăng cung lượng tim nhưng hiệu lực còn phụ thuộc vào tình trạng cơ tim và suy tim là mới hay đã diễn biến lâu ngày. Tăng tần số tim trong một giới hạn nhất định cũng làm tăng cung lượng tim nhưng chỉ thực sự có giá trị trên những buồng thất giãn khó khăn và chỉ được nhận máu ở thời kỳ đầu của tâm trương, trong trờng hợp này nhịp nhanh chỉ cắt phần cuối tâm trương sẽ không làm ảnh hởng nhiều đến việc dồn máu vào thất và như vậy cải thiện được cung lượng tim.
Với 3 cơ chế thích ứng này, cung lượng tim sẽ được đưa trở lại mức bình thường; tuy vậy mỗi cơ chế đều có những giới hạn nhất định: định luật Starling ít có hiệu lực nếu dự trữ co cơ bị giảm và thất đã giãn tối đa; phì đại thất có ảnh hưởng xấu đến bệnh thiếu máu cơ tim thường kèm theo do tăng công cơ tim, tần số tim tăng quá một giới hạn nhất định thì máu về thất không đầy đủ sẽ làm giảm cung lượng tim; kích thích giao cảm lâu ngày trong suy tim cũng sẽ dẫn đến giảm mật độ thụ thể b trong các sợi cơ tim và giảm dần đáp ứng với catecholamin.
b. Các cơ chế thích ứng ngoài tim:
3 hệ thống co mạch ngoại vi được huy động:
- Hệ thần kinh giao cảm: cường giao cảm sẽ gây co mạch ngoại vi ở các khu vực da, thận và trong giai đoạn muộn hơn ở các phủ tạng trong ổ bụng và các cơ
- Hệ renin-angiotensin-aldosteron được hoạt hóa; giảm áp lực tưới máu trong tiểu động mạch cầu thận, giảm lượng natri ở macula densa và hoạt hóa hệ thần kinh giao cảm dẫn đến việc tăng tiết renin ở thận. Renin hoạt hóa angiotensinogen và chuỗi phản ứng tiếp theo dẫn đến hình thành angiotensin II; chất này có tác dụng gây co mạch rất mạnh, đồng thời tham gia vào kích thích sinh tổng hợp và giải phóng nor-adrenalin ở các đầu tận cùng các sợi thần kinh giao cảm hậu hạch và adrenalin từ tủy thượng thận. Angiotensin II còn làm vỏ thượng thận tiết ra aldosteron mà nhiệm vụ là làm tăng tái hấp thu nước và natri.
- Hệ arginin-vasopressin: hệ này được huy động muộn hơn do vùng dưới đồi-yên được kích thích để tiết ra; arginin-vasopressin trước đây còn được gọi là hormon chống lợi niệu (ADH) cũng tham gia vào tăng cường tác dụng co mạch ngoại vi của angiotensin II đồng thời làm tăng tái hấp thu nước ở thận.
Các hệ thống gây giãn mạch với bradykinin, các prostaglandin PGI2, PGE2 và yếu tố nhĩ làm tăng đào thải natri (ANF) cũng được huy động song không có tác dụng.
Cả 3 hệ thống co mạch đều cố gắng để duy trì cung lượng tim và huyết áp nhưng cũng có thể làm nặng thêm suy tim vì làm tăng tiền gánh và tăng hậu gánh dễ ứ thêm nước và natri, tăng sức cản ngoại vi, tăng công và mức tiêu thụ oxy của tim và làm giảm cung lượng vành.
2. Khi các cơ chế thích ứng bị vượt qua sẽ xảy ra suy tim với các hậu quả:
a. Hậu quả của giảm cung lượng tim:
- Giảm vận chuyển oxy trong máu:
|
Động mạch
|
Tổ chức ngoại vi
|
Tĩnh mạch
|
|
|
Bình thường
|
3,25 l/mn/m2
19 vol/100ml
618 ml O2/mn/m2
|
130 ml O2/mn/m2
|
3,25 l/mn/m2
15 vol/100ml
488 ml O2/mn/m2
|
|
Suy tim
|
2,5 l/mn/m2
19 vol/100ml
475 ml O2/mn/m2
|
130 ml O2/mn/m2
|
2,5 l/mn/m2
13,8 vol/100ml
345 ml O2/mn/m2
|
Bình thường, máu ở phổi mang 19 thể tích hay ml oxy cho 100 ml máu động mạch: với chỉ số tim bình thường 3,25 lít/mn/m2, máu đã mang 618 ml O2/ mn/m2, khi qua các tổ chức ngoại vi đã nhờng lại 130 ml O2/mn/m2 làm cho độ bão hòa oxy ở máu tĩnh mạch giảm xuống; ở bệnh nhân suy tim mạn tính, trao đổi khí ở phổi còn giữ được nhưng do cung lượng tim giảm nên lượng oxy trong máu động mạch cũng thấp hơn và sau khi nhường lại số oxy cho tổ chức ngoại vi thì độ bão hòa oxy trong máu tĩnh mạch lại càng thấp.
- Cung lượng các tổ chức bị phân phối lại, có giảm cung lượng ở da, các cơ, thận cuối cùng là các tạng để ưu tiên cho cung lượng não và vành.
- Thận: giảm cung lượng tim dẫn đến giảm cung lượng thận, trong thận cũng diễn ra một quá trình phân bố lại máu ưu tiên cho các nephron ở sâu cạnh vùng tủy, độ lọc cầu thận vẫn còn giữ được (cho đến giai đoạn cuối của suy tim) trong khi cung lượng thận giảm, như vậy phân số lọc tăng. Có hiện tượng ứ nước và natri do:
. Tăng tái hấp thu ở ống lượn gần do tăng phần số lọc.
. Tăng tái hấp thu ở ống lượn xa do ảnh hưởng của aldosteron.
Nếu cung lượng tim rất thấp, nước tiểu ra khỏi ống thận rất chậm làm cho urê lại hấp thu trở lại và làm tăng nồng độ trong máu; vì creatinin máu vẫn bình thường hoặc chỉ tăng rất nhẹ, natri được tái hấp thu nhiều, sẽ có trạng thái suy thận chức năng: tăng không song song urê và creatinin, đảo ngược tỷ số natri/kali niệu.
b. Hậu quả của tăng áp lực phía trên thất:
- Suy tim trái: tăng áp lực cuối thì tâm trương ở thất trái sẽ dẫn đến tăng áp lực nhĩ trái rồi tĩnh mạch phổi, mao mạch phổi. Cân bằng lực bị phá vỡ ở hàng rào phế nang - mao mạch phổi và huyết tương sẽ tràn qua hàng rào đó vào tổ chức kẽ thậm chí vào cả phế nang với các hậu quả xấu:
. Làm cho phổi mất độ mềm mại bình thường, trở nên "cứng" hơn, càng "cứng" khi chứa nhiều dịch.
. Cản trở sự khuếch tán của oxy và một phần thán khí khi qua màng mao mạch và phế nang.
Các cơ lồng ngực được huy động nhiều hơn để tham gia vận động hai phổi đã bị "cứng" hơn và làm cho bệnh nhân khó thở.
- Suy tim phải: tăng áp lực cuối thì tâm trương ở thất phải sẽ làm tăng áp lực nhĩ phải và các tĩnh mạch ngoại vi chủ yếu ở các khu vực có liên quan đến tĩnh mạch chủ trên và tĩnh mạch chủ dưới làm cho tĩnh mạch cổ nổi to, gan to, phù nhất là ở chi dới, tím tái ...
III. NGUYÊN NHÂN
1. Tổn thương nguyên phát các thành phần co cơ: bệnh thiếu máu cơ tim, bệnh cơ tim nguyên phát ...
2. Thứ phát sau:
- Tăng gánh tâm thu: hẹp van động mạch chủ, tăng huyết áp đối với suy tim trái, hẹp van động mạch phổi, tăng áp lực động mạch phổi trước mao mạch nguyên phát hoặc thứ phát sau tắc mạch phổi hay bệnh phổi - phế quản mạn tính, tăng áp lực động mạch phổi sau mao mạch do suy tim trái đối với suy tim phải.
- Tăng gánh tâm trương: hở van hai lá, hở van động mạch chủ đối với suy tim trái, hở van ba lá, thông liên nhĩ, thông liên thất đối với suy tim phải. Tổn thương sức co bóp cơ tim nói chung đến muộn.
3. Giảm độ giãn tâm trương của thất: bệnh co thắt màng ngoài tim, bệnh hẹp khít van hai lá ...; máu không về tim được đầy đủ, sức co bóp cơ tim cũng giảm.
Những yếu tố thuận lợi cho suy tim:
Có một số yếu tố thuận lợi cho suy tim xuất hiện:
- Điều trị củng cố không đầy đủ: bỏ chế độ ăn giảm muối, ngừng thuốc sớm ...
- Rối loạn nhịp tim: nhịp quá nhanh hay quá chậm lại làm giảm cung lượng tim.
- Tăng hoạt động thể lực.
- Nhiễm khuẩn làm tăng nhu cầu oxy của cơ thể và cả của tim.
- Nghẽn tắc mạch phổi.
- Thiếu máu nặng.
- Dùng thuốc khác không đúng: thuốc ức chế thụ thể b và thuốc chống loạn nhịp tim nhóm IA làm giảm sức co bóp cơ tim, truyền nhiều máu và dịch có natri, corticoid dễ gây thêm ứ đọng nước và natri...
- Khi có thai.
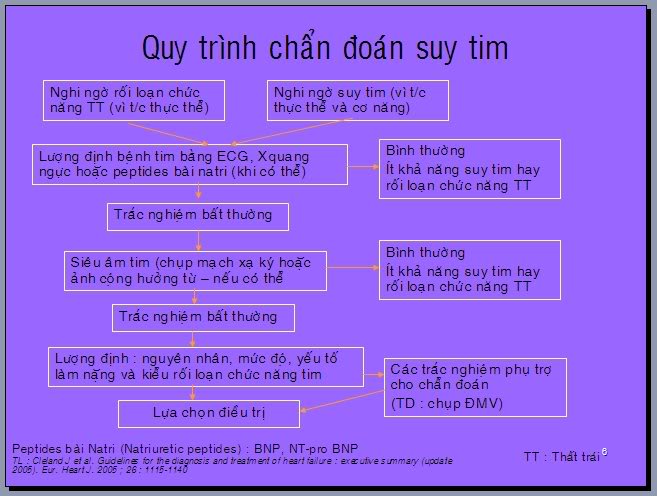
IV. TRIỆU CHỨNG
A. Suy tim trái
1. Giải phẫu bệnh
- Tim: giãn và phì đại thất trái, giãn nhĩ trái.
- Phổi: phổi ứ máu, mặt cắt có dịch ứ phù, soi vi thể có giãn mao mạch và phế nang ứ phù.
- Phế quản: niêm mạc tăng tiết màu đỏ vang, giảm kích thước lòng tiểu phế quản.
2. Triệu chứng lâm sàng
Các triệu chứng của suy tim trái được thể hiện chủ yếu qua các triệu chứng về phổi:
- Khó thở khi gắng sức: xảy ra ở giai đoạn đầu lúc cung lượng tim còn bình thường khi nghỉ ngơi và áp lực mao mạch phổi chưa đủ cao để làm xuất hiện khó thở. Khi gắng sức khó thở mới xuất hiện, buộc bệnh nhân phải nghỉ và chỉ ngừng gắng sức mới ngừng khó thở.
- Khó thở khi nằm: xảy ra ở giai đoạn sau của bệnh trừ trường hợp suy tim trái cấp tính. Áp lực mao mạch phổi tăng thường xuyên và cung lượng tim giảm cả khi nghỉ. Tư thế nằm dài làm máu tĩnh mạch vẫn trở về tim nhiều và làm tăng công thất trái nên gây khó thở, cho bệnh nhân ngồi hay nằm tư thế Fowler để hạn chế máu trở về tim nhiều.
- Cơn hen tim: thường xảy ra ban đêm, bệnh nhân đang nằm đột nhiên phải ngồi dậy thở gấp vì cảm thấy thiếu không khí. Cơ chế là do hẹp đường hô hấp bởi các tĩnh mạch phế quản bị giãn căng làm hẹp lòng phế quản, các tĩnh mạch này bình thường đổ máu về cả 2 nhĩ phải (qua tĩnh mạch đơn) và trái (qua tĩnh mạch phổi sâu), suy tim trái với áp lực rất cao trong nhĩ trái làm máu ứ trong tĩnh mạch phổi sâu và làm căng tĩnh mạch phế quản; nếu quá căng, tĩnh mạch bị vỡ thì bệnh nhân khạc ra máu.
- Phù phổi cấp tính: hội chứng này sẽ xảy ra khi áp lực thủy tĩnh của mao mạch phổi vượt quá đối áp là tổng của áp lực keo và áp lực tổ chức làm cho huyết tương và các phần tử nhỏ trong máu tràn vào phế nang gây ngạt thở, buộc bệnh nhân phải ngồi dậy, thở gấp, ho liên tục, bồn chồn, khạc ra đờm có bọt thường là màu hồng vì có hồng cầu thoát vào. Bệnh nhân bị phù phổi cấp tính được coi như chết đuối ngay trong huyết tương của mình.
- Các dấu hiệu của cung lượng tim thấp: các dấu hiệu này thường mờ đi trước các dấu hiệu của ứ máu phía trên thất trái và chỉ thấy rõ khi hết khó thở:
. Cảm giác mệt mỏi các cơ, có thể có đau cơ và mệt mỏi thể lực.
. Có khi có thiếu máu não làm bệnh nhân không tỉnh táo, đôi khi vật vã, lẫn lộn.
. Gầy yếu liên quan đến teo cơ do sự thay đổi về phân bố máu trong trường hợp suy tim trái đã kéo dài trong nhiều năm.
. Da lạnh do co mạch dưới da.
- Các khám xét:
. Diện đục của tim to ra do thất trái to, mỏm tim sa xuống 1 - 2 liên sườn.
Tiếng tim bình thường hoặc hơi nhỏ, có thể có tiếng thổi tâm thu của hở van 2 lá chức năng (do giãn lỗ van hay thay đổi hình thái của các tổ chức dưới van). Tiếng ngựa phi (do máu dồn đột ngột vào thất trái đã giãn to).
. Mạch nhanh, huyết áp thấp nhất là huyết áp tâm thu.
. Phổi có rên ầm ở hai nền, có thể có tràn dịch màng phổi nhẹ. Khi có hội chứng phù phổi cấp tính, có nhiều rên ầm khắp hai phổi như triều dâng.
3. Xét nghiệm
- X quang: thất trái và nhĩ trái to, rốn phổi đậm: có thể có đường B của Kerley dấu hiệu ứ đọng tiểu tĩnh mạch - mao mạch ở xoang sườn hoành. Có thể có ít dịch ở góc sườn hoành.
- Điện tim: dấu hiệu dày thất trái, bên cạnh các dấu hiệu điện tim khác của bệnh chính.
- Siêu âm tim: giảm co bóp thất trái.
B. Suy tim phải
1. Giải phẫu bệnh
- Tim: phì đại và giãn thất phải, nhĩ phải.
- Gan: gan tim do ứ máu, tăng thể tích và trọng lượng, bề mặt nhẵn, chắc, mặt cắt đỏ tim hay dạng muscade; xem vi thể thấy giãn và xung huyết các tĩnh mạch trung tâm tiểu thùy và các mao mạch ở khu vực đó.
- Thận: thận tim to vừa phải, chắc, còn phân biệt được phần vỏ và phần tủy.
- Não: đôi khi bị phù nề, xung huyết.
2. Triệu chứng lâm sàng:
- Đau tức vùng gan khi gắng sức: bệnh nhân thường cảm thấy tức ở hạ sườn phải khi gắng sức, cảm giác này mất đi sau khi ngừng gắng sức vài phút, triệu chứng này xảy ra do căng vỏ Glisson dưới ảnh hưởng của tăng áp lực tĩnh mạch hơn nữa khi gắng sức; nếu suy tim phải kéo dài, đau tức vùng gan sẽ xảy ra thường xuyên. Thường kèm theo rối loạn tiêu hóa như buồn nôn, nôn mửa, chướng bụng.
- Phù ngoại vi: xảy ra khi áp lực tĩnh mạch vượt 25 cm H2O nhưng cũng có thể thấp hơn do tăng áp lực ở các nhánh tiểu tĩnh mạch sau mao mạch làm cản trở việc tái hấp thu hoàn toàn các dịch tiết ra bình thường trong nhánh tiểu động mạch và do tăng thể tích máu hậu quả của ứ nước và natri, đôi khi do giảm protein máu vì có rối loạn chức năng gan. Phù thường ở chi dưới cân đối, trắng mềm nhưng cũng có thể rắn và đỏ nếu phù kéo dài và nhiễm khuẩn, phù cũng có thể ở những chỗ thấp khác như ở lưng nếu nằm lâu.
- Thiểu niệu.
- Tím tái thường kín đáo, xảy ra khi huyết sắc tố khử trong máu của mao mạch ³5g/dl do tăng quá trình trao đổi oxy trong máu tĩnh mạch khi có ứ đọng máu ở ngoại vi.
- Các dấu hiệu của cung lượng tim thấp như trong suy tim trái.
- Các khám xét:
. Tim: có thể thấy tiếng ngựa phi phải ở vùng gần mỏm ức, T2 đanh ở huyệt động mạch phổi khi có tăng áp lực động mạch phổi, tiếng thổi tâm thu của hở van ba lá chức năng, tiếng thổi này tăng cường độ khi hít sâu (dấu hiệu Carvalho); dấu hiệu Harzer ở vùng thượng vị do thất phải bị dày và giãn.
. Mạch nhanh.
. Tĩnh mạch cổ nổi to, dấu hiệu phản hồi gan - tĩnh mạch cổ (+).
. Gan to, xuất hiện sớm hơn phù; bề mắt gan nhẵn, mật độ chắc, tức khi sờ nắn; gan dễ nhỏ đi sau điều trị nhưng lại to ra theo diễn biến xấu của bệnh vì thế còn được gọi là gan đàn xếp, về lâu dài, gan không thu nhỏ được, trở nên cứng hơn và thành xơ gan tim; chức năng gan chỉ bị kém ở giai đoạn muộn của suy tim.
. Phù ở các điểm thấp, thường ở chi dưới.
. Có thể có tràn dịch màng bụng, đôi khi màng phổi. Nói chung trong suy tim phải không có triệu chứng về phổi.
3. Xét nghiệm
- X quang: thất phải và nhĩ phải to, trong vô tâm trương như viêm màng ngoài tim co thắt, kích thước tim bình thường.
- Điện tim: dấu hiệu dày thất phải, dày nhĩ phải bên cạnh các dấu hiệu điện tim khác của bệnh chính.
- Áp lực tĩnh mạch trung ương thường cao > 10 cm nước, có khi > 25 cm, càng tăng cao khi ấn vùng gan.
C. Suy tim toàn bộ
Suy tim toàn bộ thường là biểu hiện tiến triển lâu ngày của suy tim trái, tổn thương tim phải là hậu quả của tình trạng tăng áp lực kéo dài trong tuần hoàn phổi đặc biệt là trong động mạch phổi. ít khi xảy ra suy tim toàn bộ ngay một lúc.
Trong suy tim toàn bộ, có cả các triệu chứng của suy tim trái và của suy tim phải nhưng các dấu hiệu về phổi nhẹ hơn kèm theo các dấu hiệu của hội chứng cung lượng tim thấp với thiểu niệu, suy thận chức năng; ở giai đoạn cuối có những dấu hiệu về não như ngủ gà, mất phương hướng, lẫn lộn.
D. Phân loại và phân độ suy tim
1. Phân loại theo chức năng:
- Suy tim tâm trương do rối loạn thì giãn cơ làm giảm khả năng giãn thất để nhận máu từ nhĩ đổ về và/hoặc giảm compliance của thất trong lúc cung lượng tim vẫn còn giữ được bình thường: hậu quả là gây ứ máu và tăng áp lực ở thất rồi trên thất. Suy tim tâm trương thường thấy sớm hơn suy tim tâm thu, hậu quả của tái cấu trúc thành thất (như phì đại thất, xơ cơ tim, thiếu máu cơ tim ...).
- Suy tim tâm thu khi có giảm chức năng tống máu làm cho phân số tống máu giảm, cung lượng tim không đáp ứng đủ cho nhu cầu cơ thể, xảy ra do tổn thương các tế bào cơ tim, gặp trước hết trên các bệnh nhân nhồi máu cơ tim, suy mạch vành, cácc bệnh cơ tim ... rồi đến các bệnh tim khác có suy chức năng tâm trương kéo dài làm ảnh hưởng đến chức năng co bóp cơ tim.
2. Phân độ suy tim:
Có nhiều cách phân độ suy tim, y văn thế giới hay dùng cách phân độ của Hội Tim Nữu Ước (NYHA) 1964, căn cứ vào tình trạng chức năng bệnh nhân:
- Độ I: bệnh nhân có bệnh tim nhưng hoạt động thể lực bình thường không bị hạn chế, không gây mệt mỏi, khó thở hay hồi hộp.
- Độ II: hoạt động thể lực bình thường đã bị hạn chế nhẹ do mệt mỏi, khó thở, hồi hộp hay đau ngực.
- Độ III: hoạt động thể lực bình thường bị hạn chế rõ nhưng chưa có triệu chứng khi nghỉ.
- Độ IV: bệnh nhân không có khả năng làm một hoạt động thể lực nào mà không khó chịu; các triệu chứng suy tim xảy ra khi nghỉ và tăng lên khi gắng sức.
V. ĐIỀU TRỊ SUY TIM
A. Những nguyên tắc chính
1. Điều trị nguyên nhân gây nên suy tim
- Xử trí phẫu thuật đối với bệnh tim bẩm sinh hoặc khi thấy có chướng ngại cơ giới như trong bệnh van tim, bệnh viêm màng ngoài tim co thắt.., nong động mạch vành hay làm cầu nối chủ - vành trong bệnh thiếu máu cơ tim...
- Hoặc điều trị nội khoa các bệnh chính khác gây suy tim như bệnh tăng huyết áp ...
2. Điều trị triệu chứng
Sau thuyết về ứ phù để giải thích suy tim dẫn đến việc dùng thuốc lợi tiểu (là chính) và digitalis, thuyết về rối loạn huyết động đưa đến việc dùng thuốc giãn mạch, từ những năm 80thuyết về rối loạn thần kinh - nội tiết dần được hình thành, bên cạnh các thuốc can thiệp vào hệ renin-angiotensin-aldosteron như các chất ức chế men chuyển và các chất đối kháng thụ thể AT1 của angiotensin II, người ta đã sử dụng có kết quả các thuốc tác động vào hệ thần kinh giao cảm như các chất ức chế thụ thể giao cảm β.
Các thuốc hiện đang được dùng:
a. Các thuốc làm tăng sức co bóp cơ tim: các glucosid trợ tim, các thuốc làm tăng sức co bóp cơ tim mới.
b. Các thuốc làm giảm tiền gánh hoặc/và giảm hậu gánh: các thuốc này cải thiện điều kiện hoạt động của tim và làm tăng tác dụng của các thuốc trợ tim:
- Thuốc lợi tiểu làm giảm lượng máu lưu hành, giảm lượng máu trở về tim, tham gia làm giãn mạch.
- Các thuốc giãn mạch như các dẫn chất nitrat, các chất ức chế men chuyển, các chất đối kháng cảm thụ AT1 của angiotensin II làm giảm lượng máu trở về tim và/hoặc làm giảm sức cản ngoại vi.
c. Các chất ức chế thụ thể giao cảm β: nhóm thuốc này đã phục hồi mật độ thụ thể b ở cơ tim bị giảm do suy tim, làm tăng khả năng đáp ứng với catecholamin, đã được dùng phối hợp với các thuốc kinh điển.
Các thuốc mới này đã làm thay đổi tiên lượng của nhiều thể suy tim nặng trơ với các thuốc kinh điển.
d. Ghép tim khi điều trị nội ngoại khoa không có kết quả.
3. Các chế độ cần được bảo đảm:
- Chế độ nghỉ ngơi: không làm những việc đòi hỏi gắng sức thể lực mạnh và kéo dài, nghỉ ngơi tuyết đối khi có đợt tiến triển cấp tính nhưng cũng không nên kéo dài để tránh nguy cơ huyết khối tắc mạch.
- Chế độ ăn giảm muối: không cần ăn nhạt hoàn toàn vì có thuốc lợi tiểu, chỉ giảm muối chặt chẽ trong suy tim độ III hay độ IV.
- Chế độ giảm nước: nói chung không cần thiết trừ ở thời kỳ trơ với các thuốc điều trị, khi đó cho 500 - 1000 ml mỗi ngày.
- Tránh xúc động mạnh, stress.
- Bỏ thuốc lá, rượu, cà phê.
B. Các thuốc dùng trong điều trị suy tim
1. Các thuốc làm tăng sức co bóp tim
Cho đến nay, các thuốc tăng cường sức co bóp cơ tim được coi là những thuốc có khả năng làm tăng nồng độ calci trong tế bào để sẵn sàng tham gia các phản ứng làm co các sợi cơ tim.
a. Glucosid trợ tim
Glucosid trợ tim được phát hiện từ 1785 nhưng mãi đến đầu thế kỷ này mới được biết rõ các tính chất dược lý của thuốc để đưa vào điều trị. Glucosid trợ tim có trong nhiều dược liệu nhưng người ta hay dùng:
- Digitalis với các dạng digitalin hay digitoxin lấy từ D.purpurea, digoxin và isolanid lấy từ D. lanata.
- Strophantus với các dạng uabain từ S. gratus và strophantin từ S. kombe.
Cơ chế tác dụng: các nghiên cứu cho thấy glucosid trợ tim đã ức chế men ATPase của bơm ion ở màng tế bào cơ tim, cản trở không cho ion Na+ thoát ra ngoài gây ứ đọng trong tế bào ở thời kỳ tâm trương dẫn đến những thay đổi trong vận chuyển Na+ - Ca++ qua màng và làm cho Ca++ vào nhiều hơn thúc đẩy các sợi cơ tim tăng cường co bóp. Trên bệnh nhân suy tim, glucosid trợ tim đã làm tăng sức co bóp cơ tim, tăng trương lực cơ tim, làm ngắn thời gian co cơ đồng thể tích và thời gian tống máu của thất.
Glucosid trợ tim còn làm phục hồi tính nhạy cảm của các phản xạ về áp lực (baroréflexe) ở xoang cảnh và quai động mạch chủ, làm giảm hoạt tính của hệ thần kinh giao cảm và hệ renin-angiotensin đã tăng cao trong suy tim, làm cường phế vị với hậu quả là làm chậm nhịp tim, chậm dẫn truyền nhĩ - thất và giãn cả động mạch lẫn tĩnh mạch, giảm sức cản ngoại vi chống lại tác dụng co mạch trực tiếp của bản thân thuốc.
Glucosid trợ tim còn có tác dụng lợi tiểu.
Hiệu lực của glucosid trợ tim đã được khẳng định trong một thời gian dài cho đến thập kỷ 60, loại thuốc này cùng với thuốc lợi tiểu là 2 loại thuốc cơ bản dùng trong điều trị suy tim. Năm 1968, Yankopoulos và cs lần đầu tiên nêu lên ý kiến glucosid trợ tim chỉ có tác dụng trên những bệnh nhân suy tim độ III- IV nếu dùng dài ngày và sau đó một số nghiên cứu khác cho rằng trong suy tim mạn tính có nhịp xoang thì hiệu lực của thuốc không rõ, ngừng thuốc cũng không thấy tiến triển của bệnh xấu đi, thuốc lại có thể gây loạn nhịp thất dễ làm tử vong ở những bệnh nhân suy tim do bệnh thiếu máu cơ tim. Cho đến nay, qua các cuộc tranh luận và nhất là sau nhưng nghiên cứu sâu có kiểm tra chặt chẽ từ cuối thập kỷ 80, đặc biệt là các nghiên cứu PROVED (Prospective Study of Ventricular Function and the Efficacy of Digoxin),RADIANCE (Randomized Assessment of the Effect of Digoxin and Inhibitors of the Angiotensin Converting Enzyme), DIMT (Dutch Ibopamin Multicenter Trial) công bố năm 1993, ý kiến chung là:
- Trong suy tim cấp tính và suy tim mạn tính có loạn nhịp hoàn toàn: có chỉ định dùng glucosid trợ tim.
- Trong suy tim mạn tính có giảm chức năng tâm thu dù đã được ổn định với các thuốc đang điều trị, việc ngừng digitalis sẽ làm cho suy tim lại xấu đi nhanh, chỉ nên ngừng thuốc khi phân số tống máu (EF) > 50%, nồng độ digoxin máu luôn ở mức > 0,5 ng/ml; digitalis ít có hiệu lực trong suy tim còn giữ được phân số tống máu như trong bệnh tăng huyết áp hoặc suy tim có cung lượng cao như trong cường giáp, thiếu máu; digitalis không có hiệu lực nếu tổn thương chức năng tâm trương là chính như trong bệnh cơ tim phì đại.
Gần đây, nghiên cứu DIG (Digitalis Investigation Group Study, 1997) trên 6.800 bệnh nhân suy tim có EF 45%, theo dõi trung bình 37 tháng thấy thuốc đã cải thiện đời sống cho bệnh nhân ở cả 2 nhóm, làm giảm số lần vào viện, chưa thấy làm giảm song không làm tăng tỷ lệ tử vong so với chứng.
Chống chỉ định: khi có rối loạn dẫn truyền, hội chứng yếu nút xoang, khi có tăng kích thích thất nhất là khi có giảm kali máu, tăng calci máu, bệnh cơ tim có lấp.
Trong suy tim cấp tính, nên dùng thuốc tiêm tĩnh mạch: uabain, strophantin 0,25 mg (nếu mạch không nhanh), hoặc isolanid 0,4 mg, digoxin 0,5 mg (nếu nhịp tim nhanh, muốn làm chậm lại), có thể tiêm nhắc lại cứ 12 giờ 1 lần.
Trong suy tim mạn tính, người ta hay dùng isolanid hay digoxin viên 0,25 mg (từ D. lanata), các thuốc này được đào thải nhanh nên đỡ ứ đọng gây độc hơn loại digitoxin. Nồng độ thuốc có hiệu lực điều trị là 15 - 30 ng/ml với digitoxin, 0,8 - 2 ng/ml với digoxin, quá nồng độ đó thì dễ bị nhiễm độc. Khi cho thuốc phải căn cứ vào tình trạng cơ tim và thể trạng của bệnh nhân để xác dịnh liều phù hợp và nhớ rằng liều có hiệu lực thường sát liều gây độc ở những bệnh nhân đã bị bệnh lâu ngày. Nói chung, người ta không còn dùng liều tấn công với một lượng thuốc lớn trong một thời gian ngắn, cách cho thuốc này dễ gây nguy hiểm cho bệnh nhân mà hay dùng theo cách giải thuốc trong một số ngày để dần đạt tới liều có hiệu lực điều trị, ví dụ với digitoxin cho 1,5 - 2 mg/kg/ngày (1 viên 0,1 mg), với digoxin cho 3 - 5 mg/kg/ngày (1 viên 0,25 mg). Haiat R. trong một nghiên cứu cho thấy liều digitoxin mỗi tuần dùng 4 - 5 viên, digoxin mỗi ngày 1 viên liên tục trong tuần là đảm bảo được nồng độ thuốc trong máu có hiệu lực điều trị. Liều này phải giảm ở người già, suy gan, suy thận.
b. Các thuốc mới làm tăng sức co bóp cơ tim:
Các thuốc này đi theo hướng làm tăng nồng độ AMP vòng (AMPc) trong tế bào, một trong các chức năng sinh lý quan trọng của AMPc là làm tăng dòng calci vào trong tế bào để tăng cường hoạt động co cơ.
Kích thích thụ thể b
↓
Adenylcyclase
↓
ATP → AMPc → AMP
Phosphodiesterase ← Ức chế
Có 2 nhóm thuốc:
- Nhóm kích thích các thụ thể giao cảm β làm tăng tổng hợp AMPc thông qua men adenylcyclase:
Dopamin: liều thấp < 5 mg/kg/phút kích thích các thụ thể dopaminergic và b1 làm tăng sức co bóp cơ tim, tăng tưới máu thận, lợi tiểu; liều cao > 20 mg/ kg/phút kích thích thụ thể a gây co mạch.
Dobutamin: tác động ưu tiên lên thụ thể b1 cơ tim nên làm tăng sức co bóp cơ tim, cũng làm tăng cung lượng thận, lợi tiểu.
2 loại thuốc này có tác dụng tốt trong suy tim cấp tính, dùng theo dạng thuốc tiêm, có thể phối hợp với nhau với liều thấp hơn. Cả 2 thuốc đều có thể gây loạn nhịp tim nhưng ít hơn so với các thuốc khác.
Một số thuốc khác như prenalterol, xamoterol, ibopamin ... mới thấy có tác dụng trong suy tim cấp tính, dùng lâu dài trong suy tim mạn tính thì không còn tác dụng; các chất kích thích thụ thể b2 như salbutamol, terbutalin, pirbu-terol, fenoterol cũng thấy có tác dụng tăng cường sức co bóp cơ tim nhưng chưa được chấp nhận do nhiều tác dụng phụ không tốt.
- Nhóm ức chế sự phân hủy AMPc thông qua ức chế men phosphodies-terase: các thuốc này làm tăng sức co bóp cơ tim, đồng thời cũng làm giãn tĩnh mạch và động mạch.
Trong nhóm này, các thuốc amrinon, milrinon, enoximon được nghiên cứu nhiều hơn, đã được đa vào lâm sàng, đều thấy có hiệu lực trong suy tim cấp tính nhưng cũng cha thấy có tác dụng trong suy tim mạn tính và có nhiều tác dụng phụ không tốt nên cha được dùng rộng rãi.
Nhìn chung, cho tới nay mặc dầu đã có rất nhiều cố gắng, người ta vẫn chưa tìm được những thuốc đạt yêu cầu của lâm sàng.
2. Thuốc lợi tiểu
Thuốc lợi tiểu đã được dùng rất sớm trong điều trị suy tim: thuốc đã làm tăng đào thải nước và natri, qua đó làm giảm ứ đọng trong cơ thể, giảm lượng máu lưu hành giảm lượng máu trở về tim nghĩa là giảm tiền gánh; do làm giảm ứ đọng natri trong thành mạch, thuốc lợi tiểu cũng tham gia làm giãn mạch, giảm hậu gánh. Chính vì các lý do đó, thuốc lợi tiểu đã được coi là một loại thuốc cơ bản nên dùng đầu tiên, trước khi dùng các thuốc trợ tim và trong một số trường hợp chỉ dùng đơn thuần thuốc lợi tiểu cũng được.
Những thuốc lợi tiểu đầu tiên được dùng là các thuốc lợi tiểu thủy ngân (như Neptal, Novurit), các thuốc này rất có tác dụng nhưng có nhiều tác dụng phụ không tốt. Mấy chục năm nay, người ta đã tìm ra được nhiều loại thuốc lợi tiểu mới, có loại có ít tác dụng phụ hơn. Có thể phân các thuốc lợi tiểu thành 2 nhóm dựa theo tính chất đào thải kali:
- Các thuốc làm tăng đào thải kali:
Tác dụng mạnh và ngắn hạn: furosemid (Lasilix), bumetanid (Burinex), piretanid (Eurelix), acid ethacrynic (Edecrin) ...
Tác dụng trung bình và kéo dài: nhóm thiazid (Hypothiazid), các chất ức chế men anhydrase carbonic (Fonurit, Diamox).
- Các thuốc giữ kali: spironolacton (Aldacton), triamteren, amilorid.
Trên thực tế, người ta hay dùng:
- Trong suy tim cấp tính: furosemid (Lasix) 20 - 40 mg tiêm tĩnh mạch hoặc bắp thịt để có tác dụng nhanh và mạnh.
- Trong suy tim mạn tính: nhóm thiazid chỉ có tác dụng vừa phải nên xu hướng hiện nay là dùng furosemid viên (Lasilix 40 mg) để có lợi tiểu tốt. Có thể dùng dài ngày nhưng cần lưu ý phải bổ sung kali, tốt nhất là kết hợp với một loại thuốc lợi tiểu giữ kali như spironolacton; spironolacton còn có tác dụng kháng lại aldosteron đã tăng trong suy tim. Liều dùng: Lasilix 40 - 80 mg/ngày, Hypothiazid 25 - 50 mg/ngày, Aldacton 25 - 50 mg/ngày.
3. Các thuốc giãn mạch
Thuốc giãn mạch được đưa vào điều trị suy tim từ 1970, can thiệp vào 2 khâu quan trọng của huyết động là tiền gánh và hậu gánh, tạo điều kiện thuận lợi cho tim đã bị suy yếu được hoạt động dễ dàng hơn. Thuốc giãn mạch còn làm giảm mức tiêu thụ oxy của cơ tim, giảm sức căng thành thất và làm cho việc tưới máu cho các lớp dưới nội tâm mạc được tốt hơn. Khi đưa vào điều trị suy tim, các thuốc giãn mạch đã thực sự cải thiện được tiên lượng của bệnh nhất là với các thể nặng trơ với cách điều trị kinh điển.
Có 3 nhóm giãn mạch:
a. Các thuốc giãn tĩnh mạch: các thuốc này làm máu ứ lại trong hệ tĩnh mạch ngoại vi, giảm lượng máu trở về tim và như vậy làm giảm tiền gánh; người ta hay dùng nitroglycerin và các dẫn chất (Lenitral, Peritrat, Imdur) hoặc molsidomin (Corvasal) kết hợp với thuốc ức chế men chuyển, hiệu lực thấy rõ trong suy tim cấp tính, suy tim mạn tính độ III, IV.
b. Các thuốc giãn tiểu động mạch: các thuốc này làm giảm sức cản ngoại vi dẫn đến giảm tiền gánh; nhóm hydralazin làm tần số tim tăng, dễ gây ứ nước và natri, các thuốc ức chế calci thế hệ 1 (verapamil, diltiazem, nifedipin) làm giảm sức co bóp cơ tim nên không được dùng; các dihydropyridin thế hệ 2 (amlodipin, felodipin ..) tác động ưu tiên trên mạch nên đã được sử dụng, các nghiên cứu PRAISE (Prospective Randomized Amlodipine Survival Evaluation, 1996)với amlodipin, VHeFT III (Veterans Administration Vasodilatator Heart Failure Trial, 1995) với felodipin thấy các thuốc cải thiện được lâm sàng và huyết động nhưng chưa làm thay đổi được tỷ lệ tử vong.
c. Các thuốc giãn cả tĩnh mạch và tiểu động mạch: các thuốc này làm giảm cả tiền gánh và hậu gánh; trong nhóm này hay được dùng natri nitroprussiat (Nipride), prazosin (Minipress) là chất ức chế thụ thể a1 sau synap và nhất là các chất ức chế men chuyển angiotensin như captopril(Lopril), enalapril (Renitec), perindopril Coversyl), quinapril (Accupril) ...
Các chất ức chế men chuyển cản trở việc hình thành angiotensin II là một chất co mạch rất mạnh, đồng thời ức chế việc thoái giáng bradykinin là một chất giãn mạch, làm giảm hoạt tính giao cảm, kích thích vùng dưới đổi - yên tiết ra arginin-vasopressin (trước đây gọi là hormon chống lợi niệu), kích thích tăng sản xuất PGI2, PGE2 là các prostaglandin gây giãn mạch ... Các nghiên cứu lâm sàng trong những năm gần đây nhất là các nghiên cứu lớn CONSENSUS I(Cooperative North Scandinavian Enalapril Survival Study, 1987), VHeFT II (Veterans Administration Vasodilatator Heart Failure Trial, 1991), SOLVD (Studies of Left Vợnticular Dysfunction, 1992), SAVE (Survival and Left Ventricular Enlargement, 1992) cho thấy các chất ức chế men chuyển đã cải thiện được tình hình huyết động rõ rệt cho nhiều bệnh nhân suy tim nặng đã kháng với điều trị kinh điển và đã làm giảm tử vong đáng kể; các thuốc này cũng ít có tác dụng phụ không tốt, có thể được dùng cho cả những thể suy tim tiềm tàng nên đang là loại thuốc có nhiều triển vọng nhất. Liều dùng thấp hơn so với liều dùng trong bệnh tăng huyết áp:Lopril 25 mg, Renitec 5 mg, Coversyl 4 mg, Accupril 5 mg, bắt đầu từ liều thấp nửa viên rồi tăng dần.
Gần đây, các chất ức chế các thụ thể AT1 của angiotensin II như losartan (Cozaar), irbesartan (Aprovel), telmisartan (Micardis) ... cũng đã được đưa vào trong điều trị suy tim và thấy có tác dụng tốt như các chất ức chế men chuyển, lại tránh được tai biến ho. Liều dùng: Cozaar 25 mg, Aprovel 75 mg, Micardis 40 mg, bắt đầu từ liều thấp nửa viên rồi tăng dần.
4. Các chất ức chế thụ thể giao cảm β
Nhóm thuốc này làm giảm sức co bóp của cơ tim nên về lý thuyết là không dùng được trong suy tim. Tuy nhiên, nhóm thuốc này lại được chú ý từ sau khi Waagstein và cs (1975) thấy kết quả tốt khi dùng kết hợp với các thuốc khác để điều trị một số trờng hợp suy tim nặng. Các nghiên cứu MDC (Metoprolol in Idiopathic Dilated Cardiomyopathy, 1993) dùng metoprolol,CIBIS (Cardiac Insufficiency Bisoprolol Study, 1993) dùng bisoprolol thấy các thuốc này đã cải thiện được các triệu chứng chức năng, giảm số lần vào viện, các nghiên cứu tiếp theo MERIT-HF (Metoprolol Randomized Intervention Trial in Heart Failure, 1999) vàCIBIS II (1999) cho thấy các thuốc làm giảm lần lượt 35% và 32% tử vong ở các bệnh nhân suy tim. Carvedilol(Dilatrend) là một chất ức chế các thụ thể cả b và a1 đồng thời là một chất chống oxy-hoá mạnh cũng được nhiều nước sử dụng, nghiên cứu của Packer và cs (US Carvedilol Heart Failure, 1996) cho thấy thuốc có hiệu lực rất tốt, đã cải thiện độ suy tim và làm giảm tới 65% tử vong so với placebo.
Người ta giải thích thuốc đã làm phục hồi mật độ thụ thể b1 ở cơ tim bị giảm do tình trạng tăng catecholamin kéo dài trong suy tim và làm phục hồi khả năng đáp ứng với isuprel; có tác giả cho rằng thuốc đã kháng lại trực tiếp các tác dụng có hại của catecholamin ở cơ tim, làm giảm nhu cầu oxy của cơ tim, làm tăng tưới máu cơ tim do nhịp tim chậm làm kéo dài thời kỳ tâm trương, phòng được rối loạn nhịp tim.
Thuốc ức chế thụ thể b phải được dùng phối hợp với các thuốc kinh điển, bắt đầu từ liều rất thấp (Dilatrend 3,125 mg x 2 lần/ngày, tăng gấp đôi cứ 2 tuần/lần), có theo dõi huyết áp, mạch và các dấu hiệu lâm sàng. Thận trọng khi dùng cho suy tim độ IV.
5. Ghép tim
Ghép tim được chỉ định cho những trường hợp suy tim mà điều trị nội khoa không có kết quả, những trường hợp đó thường có tổn thương cơ tim rất rộng và rất nặng. Một khó khăn lớn cho ghép tim là vấn đề miễn dịch; từ năm 1980 nhờ ứng dụng một chất ức chế miễn dịch mới rất mạnh là cyclosporin mà ghép tim có những bước nhảy vọt. Cyclosporin đã làm thay đổi tiên lượng của ghép tim, làm giảm đào thải miếng ghép, giảm nhiễm khuẩn và giảm các biến chứng khác như thưa xương ... nhưng cũng có thể gây nên một số tai biến mới như tổn thương gan, thận, tăng huyết áp, phì đại lợi, mọc nhiều lông, đôi khi run rẩy... Nhờ có cyclosporin, ghép tim đã phát triển mạnh ở nhiều nước Âu Mỹ, tỷ lệ sống sau 4 năm ở nhiều bệnh viện đã được nâng từ 15 lên 80%, gần một nửa số bệnh nhân được ghép đã trở lại với nghề nghiệp (Pavie và Cabrol, 1988). Khó khăn mới hiện nay lại là thiếu tim người cho so với nhu cầu rất lớn về người xin nhận; hướng hiện nay trên thế giới là phải nghiên cứu sử dụng các loại tim nhân tạo cho các bệnh nhân đó trong khi chờ đợi có tim để ghép chính thức cho họ.
VI. DỰ PHÒNG
1. Dự phòng bậc 1
Là dự phòng không để xảy ra các bệnh tim mạch. Cần chú ý:
- Dự phòng bệnh thấp khớp cấp tính
- Dự phòng bệnh vữa xơ động mạch và bệnh tăng huyết áp: giải quyết tốt các yếu tố nguy cơ ...
2. Dự phòng bậc 2
Giải quyết các yếu tố thuận lợi cho suy tim xuất hiện, nghĩa là các yếu tố dẫn đến giảm cung lượng tim, tăng nhu cầu chuyển hóa đòi hỏi nhiều oxy của cơ thể, tăng ứ đọng nước và natri... trên những bệnh nhân đã có bệnh tim mạch. Bệnh nhân phải được hướng dẫn đầy đủ để tự mình chủ động làm công tác dự phòng suy tim.
Phác đồ điều trị suy tim
- Độ I NYHA = trước đây không dùng thuốc nhưng hiện nay khuyến cáo nên dùng thuốc ức chế men chuyển:
Sau nhồi máu cơ tim: dự phòng rối loạn chức năng thất.
Bệnh tăng huyết áp: cải thiện chức năng tâm trương, giảm phì đại thất trái.
- Độ II NYHA =
Có rung nhĩ: lợi tiểu và digitalis.
Có nhịp xoang: thuốc lợi tiểu phối hợp với thuốc giãn mạch (nitrat hay molsidomin, hoặc thuốc ức chế men chuyển, thuốc ức chế thụ thể AT1). Cân nhắc digitalis vì hiệu quả hạn chế, có thể dùng thuốc ức chế thụ thể b.
- Độ III NYHA = nên theo dõi tại bệnh viện. Dùng phối hợp các thuốc lợi tiểu (furosemid), digitalis và thuốc ức chế men chuyển hoặc ức chế thụ thể AT1. Có thể dùng thêm nitrat hoặc molsidomin, thuốc ức chế thụ thể b.
- Độ IV NYHA = điều trị tại khu hồi sức tích cực. Dùng thuốc như trong độ III, thường phải dùng thêm thuốc giãn mạch. Khi cần thì phải dùng đường tiêm hoặc truyền tĩnh mạch furosemid, dobutamin... để có tác dụng nhanh hơn.
GS.TS. Nguyễn Phú Kháng