Điều trị bệnh suy tĩnh mạch chi dưới mạn tính bằng sóng cao tần
Ở Việt nam, tỷ lệ suy tĩnh mạch chiếm vào khoảng 5 - 8% những người trưởng thành. Bệnh hay xảy ra phụ nữ có gia đình mang thai nhiều lần, những phụ nữ trẻ làm việc văn phòng phải đứng hay ngồi nhiều, những người béo phì và những bệnh nhân lớn tuổi.
Bệnh có thể đưa đến các biến chứng khá trầm trọng như giãn tĩnh mạch nông hay huyết khối tĩnh mạch sâu gây chảy máu, viêm tĩnh mạch hay tắc động mạch phổi gây tử vong và nhất là giảm đi rất nhiều chất lượng của cuộc sống.
Suy tĩnh mạch là gì?
Trong điều kiện sinh lý bình thường, máu hệ tĩnh mạch lưu chuyển từ hai chân về tim theo chiều từ dưới lên trên, ngược theo chiều của trọng lực, dù cơ thể đang ở tư thế đứng nhờ vào hệ thống van trong lòng tĩnh mạch. Khi các hệ thống van này bị hư hỏng, suy yếu, ngoài dòng máu sinh lý nói trên, trong lòng tĩnh mạch sẽ xuất hiện các dòng máu chảy theo chiều ngược lại, gọi là dòng trào ngược. Chính dòng trào ngược này gây ra các triệu chứng suy tĩnh mạch chân: đau, nặng, mỏi, vọp bẻ, phù chân… Vì vậy, theo quan điểm điều trị mới của y học ngày nay, cần phải loại bỏ dòng máu trào ngược là nguyên nhân gây ra triệu chứng.
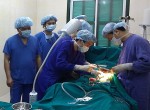
Một ca điều trị viêm tĩnh mạch chi dưới bằng sóng cao tần
Trên thế giới có nhiều phương pháp để loại bỏ dòng máu trào ngược. Với sự phát triển của y học ngày nay, đi sâu tìm hiểu về cơ chế sinh bệnh của suy tĩnh mạch, ứng dụng các thành tựu, phát minh khoa học vào trong chẩn đoán và điều trị bệnh.
Một trong những ứng dụng mới nhất của y học hiện đại là sử dụng sóng cao tần nhằm loại bỏ dòng máu trào ngược trong điều trị suy tĩnh mạch mạn tính chi dưới, gọi tắt là RFA (radio frequency ablation).
Đây là phương pháp điều trị đã được Cơ quan Quản lý dược phẩm và điều trị Hoa Kỳ đồng ý cho áp dụng rộng rãi ở Mỹ. Ở Việt Nam, phương pháp này cũng được một số cơ sở điều trị và một số thầy thuốc của Hội Tĩnh mạch học TP.HCM áp dụng có kết quả tốt với những chỉ định đúng đã được hội đồng khoa học kỹ thuật của Hội thông qua.
Đốt bằng sóng cao tần (RFA) là gì?
RFA (Radiofrequency Ablation) là phương pháp hủy mô bằng nhiệt gây ra do bởi sự ma sát của các ion trong mô dưới tác động của dòng điện xoay chiều có tần số nằm trong khoảng sóng âm thanh (200 - 1.200 MHz). Dòng điện từ máy được truyền vào mô cơ thể qua một điện cực dạng kim (needle electrode), dòng sóng radio được truyền vào đầu kim và sinh nhiệt. Nhiệt do ma sát làm khô mô xung quanh dẫn đến làm mất nước trong tế bào và hoại tử đông phần mô cần hủy.
RFA nhằm mục đích loại bỏ dòng máu trào ngược trong tĩnh mạch hiển lớn, thường được thực hiện cho những bệnh nhân giãn tĩnh mạch chân độ 2 trở lên theo phân độ CEAP. Bệnh nhân suy tĩnh mạch đã điều trị nội khoa tích cực bằng thuốc và mang vớ áp lực hơn 1 tháng nhưng chưa thuyên giảm triệu chứng hay không cải thiện điểm độ nặng lâm sàng, siêu âm có dòng trào ngược trong hệ tĩnh mạch, cũng có thể điều trị bằng RFA.
Ưu điểm của RFA so với các phương pháp trước đây
- Tỉ lệ thành công cao trong việc loại bỏ dòng trào ngược (nguyên nhân gây bệnh).
- Ít đau, ít bầm máu. Có thể xuất viện trong ngày.
- Thẩm mỹ cao (chỉ với một vết mổ 0,3cm).
- An toàn, rất ít tai biến và biến chứng.
Do tính chất ít xâm lấn hơn, bệnh nhân sẽ hồi phục nhanh hơn so với nếu điều trị bằng phẫu thuật kinh điển. Bệnh nhân có thể đi lại nhẹ nhàng, trở lại với các hoạt động sinh hoạt hàng ngày trong 12 giờ ngay sau thủ thuật. Việc tập luyện và chơi thể thao sẽ trở lại bình thường sau 1 tuần.
Phương pháp điều trị bệnh suy tĩnh mạch này ngày càng được nhiều nước trên thế giới sử dụng.
PGS.TS.BS. Nguyễn Hoài Nam